Chúng ta cần phân biệt rõ để có hướng điều trị. Vì nếu mắc bệnh thận nguyên phát trên bệnh nhân đái tháo đường mà bỏ qua sẽ làm mất cơ hội điều trị đặc hiệu cho bệnh nhân.
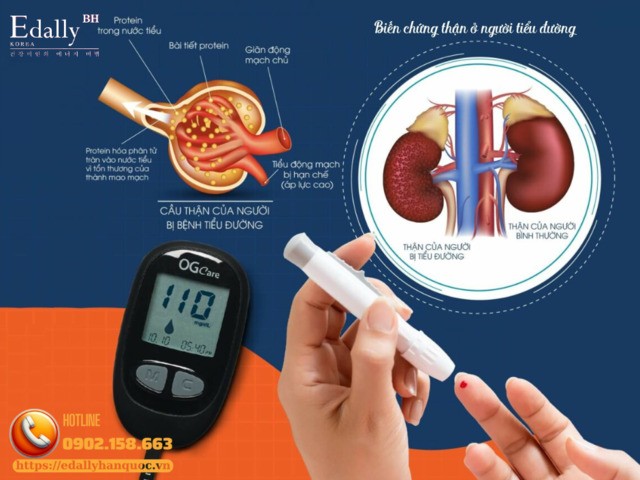
Vậy có phải khi có tổn thương thận ở bệnh nhân đái tháo đường (ĐTĐ) là biến chứng do đái tháo đường gây nên không? Có phải tất cả bệnh thận đái tháo đường đều dẫn đến biến chứng thận không? Làm thế nào để phòng ngừa biến chứng thận do đái tháo đường?
Không phải tất cả bệnh nhân đái tháo đường đều bị biến chứng thận. Bệnh thận do đái tháo đường (diabetic kidney disease - DKD), còn được gọi là bệnh thận đai tháo đường, là một trong những biến chứng mạn tính nghiêm trọng nhất của đái tháo đường, nhưng không xảy ra ở tất cả bệnh nhân. Các nghiên cứu dịch tễ cho thaay, khoảng 20 - 40% bệnh nhân đái tháo đường type 1 hoặc type 2 sẽ tiến triển đến DKD, tùy theo thời gian mac bệnh, mức độ kiểm soát đường huyết, huyết áp, lipid máu, hút thuốc, yeu tố di truyền và chủng tộc
Đặc biệt, kiểm soát đường huyết tốt trong giai đoạn sớm có thể ngăn chặn hoàn toàn sự xuất hiện albumin nieeu, làm chậm tiến triển DKD, hoặc thậm chí làm thoái lui tình trạng tổn thương thận giai đoạn đầu.
Việc chẩn đoán bệnh thận do đái tháo đường (DKD)hiên nay không dựa vào sinh thiết thận như các bệnh cầu thận nguyên phát, mà chủ yếu dựa trên tiêu chuẩn lâm sàng và cận lâm sàng.
Theo hướng dẫn của Hiệp hội Đái tháo đường Hoa Kỳ (ADA) và Tổ chức Quốc tế về Bệnh thận (KDIGO), chẩn đoán xác định DKD được đặt ra khi có bằng chứng tổn thương thận kéo dài ≥3 tháng, biểu hiện dưới dạng albumin niệu ≥30 mg/g creatinine hoặc mức lọc cầu thận (eGFR) giảm dưới 60 ml/phút/1,73 m².
Ngoài ra, để khẳng định nguyên nhân là do đái tháo đường, cần có tiền sử đái tháo đường rõ ràng, đặc biệt là ≥5 năm với đái tháo đường type 1 hoặc bất kỳ thời gian nào đối với đái tháo đường type 2, đồng thời loại trừ các dấu hiệu gợi ý bệnh thận khác không liên quan đến đái tháo đường.
Tiến triển albumin niệu từ từ, có bệnh võng mạc đái tháo đường đi kèm (đặc biệt trong đái tháo đường type 1), không có tiểu máu vi thể với hồng cầu bien dạng, không có biểu hiện hội chứng thận hư điển hình và không có các dấu hiệu tổn thương thận cấp tính hoặc hệ thống.
Câu trả lời là không. Một tỷ lệ đáng kể bệnh nhân đái tháo đường có tổn thương thận không phải do DKD. Các nghiên cứu sinh thiết thận ở bệnh nhân đái tháo đường cho thấy khoảng 30-40% có bệnh thận nguyên phát, hoặc tổn thương thận do nguyên nhân không liên quan đái tháo đường thưong gặp nhất là các bệnh cầu than nguyên phát như viêm cầu thận IgA, bệnh thận màng, FSGS, viêm thận lupus, hoặc viêm thận ống kẽ do thuốc.
Như tiểu máu vi thể với hồng cầu biến dạng.
Protein niệu khởi phát nhanh, có hội chứng thận hư điển hình.
diễn tiến suy thận nhanh hoặc có biểu hiện toàn thân (sốt, ban, đau khớp, tăng bạch cầu eosin), cần cân nhắc thực hiện sinh thiết thận để xác định chẩn đoán chính xác.
Đặc biệt, bệnh nhân không có bệnh lý võng mạc dù đã mắc đái tháo đường nhiều năm cũng là dấu hiệu gợi ý mạnh cho bệnh thận không do đái tháo đường. Điều này hết sức quan trọng vì nếu là bệnh thận không do đái đường trên bệnh nhân đái dường thì điều trị sẽ khác hoàn toàn biến chứng thận do đái tháo đường
Phòng ngừa bệnh thận do đái tháo đường (DKD)cần can thiệp đa yếu tố:
Kiểm soát đường huyết: Mục tiêu HbA1c <7% nếu bệnh nhân có kỳ vọng sống >10 năm. Có the chấp nhận 7.5-8% ở người cao tuổi/đa bệnh. Ưu tiên thuốc có lợi ích bảo vệ thận như SGLT2i (dapagliflozin, empagliflozin) hoặc GLP-1 RA (semaglutide).
Kiểm soát huyết áp: Mục tiêu <130/80 mmHg nếu có protein niệu. Dùng ACEi hoặc ARB cho tất cả benh nhân có albumin niệu ≥30 mg/g.
Giảm lipid máu: Statin cho tất cả bệnh nhân >40 tuổi có nguy cơ tim mạch. Có thể dùng ezetimibe nếu LDL còn cao.
Thuốc có lơi cho thận: SGLT2i.
Khuyến cao cho tất cả bệnh nhân có mức lọc cầu than (eGFR ) ≥20 ml/phút/1.73m².
Finerenone: Ức chế chọn lọc thụ thể mineralocorticoid - làm giảm albumin niệu và biến cố tim thận (FIDELIO-DKD 2020).
Chế độ ăn và lối sống: Giảm muối <2g/ngày. Duy trì BMI hợp lý, ngừng hút thuốc. Hạn chế đạm nếu CKD tiến triển (0.6-0.8 g/kg/ngày).
Thực phẩm bảo vệ sức khỏe hỗ trợ: Hồng sâm, Hắc sâm, Đông trùng hạ thảo và đặc biệt là Tinh dầu thông đỏ Hàn Quốc…
Ở bệnh nhân DKD tiến triển đến CKD giai đoạn 5, lựa chọn điều trị thay thế thận cần cá thể hóa:
Lọc máu chu kỳ (HD): Phổ biến nhất, đặc biệt ở Việt Nam.Cần kiểm soát dịch, đường huyết, hạ áp tư thế. Chú ý: Bệnh nhân DKD có nguy cơ biến chứng tim mạch và tử vong cao hơn các nguyên nhân CKD khác.
Lọc màng bụng (PD): Thích hợp ở người cao tuổi, khó tiếp cận HD. Cần giám sát glucose máu do hấp thu từ dịch lọc. Ưu điểm: ổn định huyết động, dễ tự quản lý tại nhà.
(Ghép thận (± tụy).
Ghép thận đơn độc: phù hợp với đa số bệnh nhân đái tháo đường type 2.
Ghép tụy - thận đồng thời: cân nhắc ở bệnh nhân đái tháo đường type 1 có kiểm soát glucose kém và không biến chứng tim mạch nặng.
Kết quả ghép lâu dài tốt nhất nếu lựa chọn đúng chỉ định và tránh đucợ các biến chứng nhiễm trùng do thuốc ức chế miễn dịch.
Tham khảo thêm các sản phẩm chăm sóc sức khỏe chính hãng tại: https://edallyhanquoc.vn/thuc-pham-bao-ve-suc-khoe-edally-bh-han-quoc.html
Mọi thông tin chi tiết về sản phẩm cũng như chính sách đại lý xin vui lòng liên hệ edallyhanquoc.vn qua Hotline/Zalo: 0902.158.663 để được tư vấn và hỗ trợ nhanh nhất bạn nhé.
Nguồn: PGS.TS.BS Đỗ Gia Tuyển - Khoa Nội Thận - Tiết niệu Bệnh viện Đại học Y Hà Nội
Tài liệu tham khảo:
1. American Diabetes Association (ADA). Standards of Care in Diabetes-2024.
2. KDIGO (Kidney Disease: Improving Global Outcomes). Clinical Practice Guideline for Diabetes Management in Chronic Kidney Disease. Kidney Int. 2022;102(5 Suppl):S1-S127.
3. Sharma SG, The Modern Spectrum of Renal Biopsy Findings in Patients with Diabetes. Clin J Am Soc Nephrol. 2013;8(10):1718-1
4. Mak SK, et al. Clinical predictors of non-diabetic renal disease in patients with non-insulin dependent diabetes mellitus. Nephrol Dial Transplant. 1997;12(12):2588-91.
5. Soni SS, . Non-diabetic renal disease in type 2 diabetes mellitus. Nephrology (Carlton). 2006;
 6 Cách Omega-3 Cứu Vãn Tim Mạch Mà Ít Ai Biết Tới
6 Cách Omega-3 Cứu Vãn Tim Mạch Mà Ít Ai Biết Tới
 Đau Đầu Nguyên Phát: Cập Nhật Mới Nhất
Đau Đầu Nguyên Phát: Cập Nhật Mới Nhất
 Cập Nhật Cấp Cứu Tuyến Thượng Thận: Khi Một Rối Loạn Nội Tiết Có Thể Trở Thành Tình Huống Đe Dọa Tính Mạng
Cập Nhật Cấp Cứu Tuyến Thượng Thận: Khi Một Rối Loạn Nội Tiết Có Thể Trở Thành Tình Huống Đe Dọa Tính Mạng
 Retinal - Protocol: Bắt Đầu Đúng Cách - Phối Hợp Hoạt Chất - Đọc Phản Ứng Da
Retinal - Protocol: Bắt Đầu Đúng Cách - Phối Hợp Hoạt Chất - Đọc Phản Ứng Da
 Cập Nhật Mới Nhất Xử Trí Sốc Tim Ở Người Lớn Của Các Hội Hồi Sức - Tim Mạch - Gây Mê Hồi Sức - Phẫu Thuật Tim Của Pháp
Cập Nhật Mới Nhất Xử Trí Sốc Tim Ở Người Lớn Của Các Hội Hồi Sức - Tim Mạch - Gây Mê Hồi Sức - Phẫu Thuật Tim Của Pháp
 Cách Phòng Chống Tăng Huyết Áp
Cách Phòng Chống Tăng Huyết Áp
 Tăng Huyết Áp Gây Suy Thận Hay Suy Thận Gây Tăng Huyết Áp?
Tăng Huyết Áp Gây Suy Thận Hay Suy Thận Gây Tăng Huyết Áp?
 Bệnh Nhân Tiền Đái Tháo Đường Nào Cần Điều Trị?
Bệnh Nhân Tiền Đái Tháo Đường Nào Cần Điều Trị?
 Rối Loạn Nhịp Chậm - Cập Nhật Mới Nhất
Rối Loạn Nhịp Chậm - Cập Nhật Mới Nhất
 Chất Tạo Ngọt Thay Thế Đường Có Thực Sự An Toàn Cho Sức Khỏe Của Chúng Ta?
Chất Tạo Ngọt Thay Thế Đường Có Thực Sự An Toàn Cho Sức Khỏe Của Chúng Ta?
Chia sẻ bài viết:
 Làm Thế Nào Để Hồi Sinh Làn Da Lão Hóa?
Làm Thế Nào Để Hồi Sinh Làn Da Lão Hóa?
 Tại Sao Phải Trẻ Hóa Màng Đáy Trong Điều Trị Nám?
Tại Sao Phải Trẻ Hóa Màng Đáy Trong Điều Trị Nám?
 Lợi Khuẩn Và Vai Trò Đối Với Hàng Rào Bảo Vệ Da
Lợi Khuẩn Và Vai Trò Đối Với Hàng Rào Bảo Vệ Da
 Cường Giáp Nên Kiêng Ăn Gì Và Lưu Ý Gì Về Chế Độ Ăn Để Phục Hồi Sức Khỏe?
Cường Giáp Nên Kiêng Ăn Gì Và Lưu Ý Gì Về Chế Độ Ăn Để Phục Hồi Sức Khỏe?
 Suy Dinh Dưỡng Ở Người Trưởng Thành Khắc Phục Như Thế Nào?
Suy Dinh Dưỡng Ở Người Trưởng Thành Khắc Phục Như Thế Nào?
 Căng Thẳng, Stress Ở Phụ Nữ Mang Thai Và Sau Sinh Nguy Hiểm Như Thế Nào?
Căng Thẳng, Stress Ở Phụ Nữ Mang Thai Và Sau Sinh Nguy Hiểm Như Thế Nào?
.png)
건강미인의 에너지 비법
TRUNG TÂM TINH DẦU THÔNG ĐỎ HÀN QUỐC EDALLY BH
 BT 09 - KĐT Resco, Quận Bắc Từ Liêm, Hà Nội, Việt Nam
BT 09 - KĐT Resco, Quận Bắc Từ Liêm, Hà Nội, Việt Nam
.png) Phố Tăng, Đông Hưng, Thái Bình, Việt Nam
Phố Tăng, Đông Hưng, Thái Bình, Việt Nam
 0902.158.663 / 0908.062.668
0902.158.663 / 0908.062.668
.png) edallyhq@gmail.com
edallyhq@gmail.com