Không phải lúc nào bệnh nhân cũng có tiền sử u tuyến yên. Và chẩn đoán không phải lúc nào cũng được nghĩ đến ngay lập tức. Dưới đây là những điểm cốt lõi thực sự cứu sống bệnh nhân.
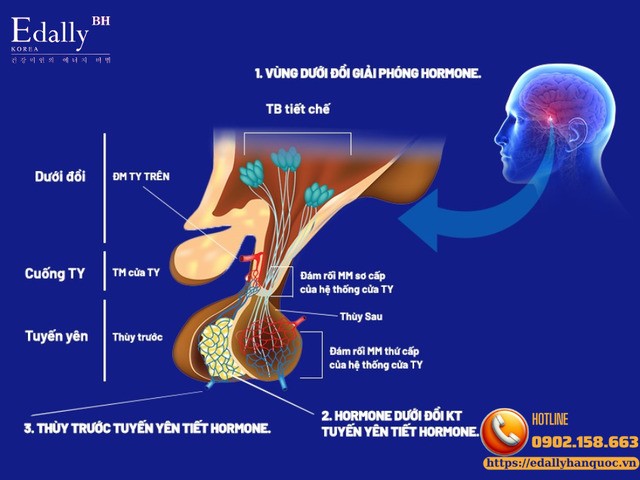
Nguyên nhân thường gặp nhất là: Xuất huyết hoặc nhồi máu cấp của tuyến yên, thường xảy ra trên nền một u tuyến yên có sẵn.
Sụp đổ chức năng tuyến yên.
Thiếu hụt ACTH cấp.
Giảm cortisol đột ngột.
Rối loạn các hormon tuyến yên khác (TSH, LH, FSH, GH, prolactin)
Vấn để nguy kịch nhất là: Suy thượng thận cấp thứ phát.
Bệnh nhân không chết vì khối u. Bệnh nhân chết vì cơn suy thượng thận không được nhận ra.
U tuyến yên chưa được chẩn đoán trước đó.
Bệnh nhân đã biết có u tuyến yên.
Dùng thuốc chống đông hoặc tiêu sợi huyết.
Stress sinh lý nặng (phẫu thuật lớn, nhiễm trùng nặng, sinh con).
Một tỷ lệ đáng kể bệnh nhân khởi phát mà trước đó chưa từng biết mình có u tuyến yên.
Đau đầu đột ngột dữ dội (thường sau hốc mắt).
Rối loạn thị giác cấp (bán manh hai bên thái dương hoặc giảm thị lực).
Liệt vận nhãn do tổn thương dây III, IV hoặc VI.
Rối loạn ý thức.
Hạ huyết áp hoặc sốc không giải thích được.
Đau đầu đột ngột.
Rối loạn thị giác.
Rối loạn nội tiết cấp.
Chẩn đoán ban đầu = lâm sàng + hình ảnh học:
MRI vùng yên (sellar MRI) là phương pháp lựa chọn hàng đầu.
CT sọ não có thể phát hiện xuất huyết tuyến yên nhưng độ nhạy thấp hơn.
Xét nghiệm có thể thấy:
Cortisol thấp hoặc không tăng phù hợp.
Hạ natri máu.
Hạ đường huyết.
TSH thấp hoặc không phù hợp bối cảnh.
Không được trì hoãn điều trị chỉ vì chờ kết quả hormon.
Ổn định ban đầu.
Bù dịch nếu tụt huyết áp.
Điều chỉnh hạ đường huyết.
Theo dõi huyết động.
Khám thần kinh và mắt khẩn cấp.
Nhưng điểm quan trọng nhất là điều trị hormon.
Hydrocortisone tĩnh mạch là điều trị lựa chọn.
Liều cấp cứu:
100 mg IV bolus.
Sau đó 50-100 mg mỗi 6 giờ hoặc truyền liên tục.
Cơ sở sinh lý: Thiếu ACTH làm suy thượng thận thứ phát sẽ khiến không duy trì được huyết áp và cân bằng chuyển hóa.
Dùng corticoid sớm có thể đảo ngược sốc và cứu sống bệnh nhân.
Phẫu thuật giải áp có thể cần nếu:
Thị lực xấu đi tiến triển.
Chèn ép giao thoa thị giác rõ.
Suy giảm thần kinh nặng.
Quyết định thường được đưa ra giữa nội tiết - ngoại thần kinh - hồi sức.
Ở bệnh nhân ổn định, điều trị bảo tồn bằng steroid có thể đủ.
Hạ natri máu rất thường gặp. Nguyên nhân có thể do:
Thiếu cortisol.
SIADH thứ phát do stress vùng dưới đồi.
Điều chỉnh cortisol thường giúp cải thiện natri.
Sai lầm thường gặp: Chỉ điều trị hạ natri mà không nhận ra cơn suy thượng thận.
Theo dõi huyết động nếu bệnh nhân không ổn định.
Kiểm soát chặt đường huyết và điện giải.
Đánh giá nội tiết đầy đủ sau khi ổn định.
Theo dõi thần kinh - nhãn khoa chặt chẽ.
Nhiều bệnh nhân sau đó cần điều trị thay thế hormon suốt đời.
Đau đầu đột ngột + rối loạn thị giác + tụt huyết áp: nghĩ đến đột quỵ tuyến yên.
Không chờ xét nghiệm hormon mới điều trị.
Hydrocortisone sớm.
Nhiều khi chỉ một quyết định trong vài phút có thể thay đổi hoàn toàn tiên lượng thần kinh và sinh tồn của bệnh nhân.
Tham khảo các sản phẩm chăm sóc sức khỏe chính hãng tại: https://edallyhanquoc.vn/thuc-pham-bao-ve-suc-khoe-edally-bh-han-quoc.html
Mọi thông tin chi tiết về sản phẩm cũng như chính sách đại lý xin vui lòng liên hệ edallyhanquoc.vn qua Hotline/Zalo: 0902.158.663 để được tư vấn và hỗ trợ nhanh nhất.
Rajasekaran S et al. UK Guidelines for the Management of Pituitary Apoplexy. Clinical Endocrinology. 2011.
Bornstein SR et al. Diagnosis and Treatment of Primary Adrenal Insufficiency. JCEM. 2016.
Arlt W et al. Endocrine emergencies: recognition and management. Lancet Diabetes Endocrinol. 2024.
Iglesias P et al. Pituitary Apoplexy: An Updated Review. Journal of Clinical Medicine. 2024.
Freda PU, Beckers AM. Pituitary Apoplexy. UpToDate. Updated 2025.
 6 Cách Omega-3 Cứu Vãn Tim Mạch Mà Ít Ai Biết Tới
6 Cách Omega-3 Cứu Vãn Tim Mạch Mà Ít Ai Biết Tới
 Đau Đầu Nguyên Phát: Cập Nhật Mới Nhất
Đau Đầu Nguyên Phát: Cập Nhật Mới Nhất
 Cập Nhật Cấp Cứu Tuyến Thượng Thận: Khi Một Rối Loạn Nội Tiết Có Thể Trở Thành Tình Huống Đe Dọa Tính Mạng
Cập Nhật Cấp Cứu Tuyến Thượng Thận: Khi Một Rối Loạn Nội Tiết Có Thể Trở Thành Tình Huống Đe Dọa Tính Mạng
 Retinal - Protocol: Bắt Đầu Đúng Cách - Phối Hợp Hoạt Chất - Đọc Phản Ứng Da
Retinal - Protocol: Bắt Đầu Đúng Cách - Phối Hợp Hoạt Chất - Đọc Phản Ứng Da
 Cập Nhật Mới Nhất Xử Trí Sốc Tim Ở Người Lớn Của Các Hội Hồi Sức - Tim Mạch - Gây Mê Hồi Sức - Phẫu Thuật Tim Của Pháp
Cập Nhật Mới Nhất Xử Trí Sốc Tim Ở Người Lớn Của Các Hội Hồi Sức - Tim Mạch - Gây Mê Hồi Sức - Phẫu Thuật Tim Của Pháp
 Cách Phòng Chống Tăng Huyết Áp
Cách Phòng Chống Tăng Huyết Áp
 Tăng Huyết Áp Gây Suy Thận Hay Suy Thận Gây Tăng Huyết Áp?
Tăng Huyết Áp Gây Suy Thận Hay Suy Thận Gây Tăng Huyết Áp?
 Bệnh Nhân Tiền Đái Tháo Đường Nào Cần Điều Trị?
Bệnh Nhân Tiền Đái Tháo Đường Nào Cần Điều Trị?
 Rối Loạn Nhịp Chậm - Cập Nhật Mới Nhất
Rối Loạn Nhịp Chậm - Cập Nhật Mới Nhất
 Chất Tạo Ngọt Thay Thế Đường Có Thực Sự An Toàn Cho Sức Khỏe Của Chúng Ta?
Chất Tạo Ngọt Thay Thế Đường Có Thực Sự An Toàn Cho Sức Khỏe Của Chúng Ta?
Chia sẻ bài viết:
 Làm Thế Nào Để Hồi Sinh Làn Da Lão Hóa?
Làm Thế Nào Để Hồi Sinh Làn Da Lão Hóa?
 Tại Sao Phải Trẻ Hóa Màng Đáy Trong Điều Trị Nám?
Tại Sao Phải Trẻ Hóa Màng Đáy Trong Điều Trị Nám?
 Lợi Khuẩn Và Vai Trò Đối Với Hàng Rào Bảo Vệ Da
Lợi Khuẩn Và Vai Trò Đối Với Hàng Rào Bảo Vệ Da
 Cường Giáp Nên Kiêng Ăn Gì Và Lưu Ý Gì Về Chế Độ Ăn Để Phục Hồi Sức Khỏe?
Cường Giáp Nên Kiêng Ăn Gì Và Lưu Ý Gì Về Chế Độ Ăn Để Phục Hồi Sức Khỏe?
 Suy Dinh Dưỡng Ở Người Trưởng Thành Khắc Phục Như Thế Nào?
Suy Dinh Dưỡng Ở Người Trưởng Thành Khắc Phục Như Thế Nào?
 Căng Thẳng, Stress Ở Phụ Nữ Mang Thai Và Sau Sinh Nguy Hiểm Như Thế Nào?
Căng Thẳng, Stress Ở Phụ Nữ Mang Thai Và Sau Sinh Nguy Hiểm Như Thế Nào?
.png)
건강미인의 에너지 비법
TRUNG TÂM TINH DẦU THÔNG ĐỎ HÀN QUỐC EDALLY BH
 BT 09 - KĐT Resco, Quận Bắc Từ Liêm, Hà Nội, Việt Nam
BT 09 - KĐT Resco, Quận Bắc Từ Liêm, Hà Nội, Việt Nam
.png) Phố Tăng, Đông Hưng, Thái Bình, Việt Nam
Phố Tăng, Đông Hưng, Thái Bình, Việt Nam
 0902.158.663 / 0908.062.668
0902.158.663 / 0908.062.668
.png) edallyhq@gmail.com
edallyhq@gmail.com