Mụn ở phụ nữ trưởng thành là loại mụn xuất phát từ sự thay đổi nội tiết tố trong cơ thể, đặc biệt ở phụ nữ có chu kỳ kinh nguyệt không đều hoặc gặp phải sự thay đổi hormone đột ngột, đặc biệt là khi lượng hormone estrogen, progesterone, và androgen không cân bằng. Điều này khiến tuyến bã nhờn hoạt động mạnh mẽ, gây tắc nghẽn lỗ chân lông và dẫn đến mụn, đặc biệt là mụn bọc và mụn viêm.
Mụn ở phụ nữ trưởng thành không phải là vấn đề hiếm gặp, nhưng với những biện pháp điều trị đúng đắn, bạn hoàn toàn có thể kiểm soát và ngăn ngừa tình trạng này. Tuy nhiên, để điều trị hiệu quả thì chúng ta cần phải biết được nguyên nhân và dấu hiệu của tình trạng này.
Mụn trứng cá là một bệnh lý của đơn vị nang lông - tuyến bã, gây ra các tổn thương không viêm (comedone mở và đóng), các tổn thương viêm (sẩn, mụn mủ và nốt), và các mức độ sẹo khác nhau. Tình trạng này xảy ra ở những vùng có nang lông dày đặc, như mặt, cổ, ngực, lưng và vai. Mụn trứng cá thường bắt đầu ở tuổi dậy thì, khi androgen kích hoạt tuyến bã nhờn.
Mụn khởi phát trước 25 tuổi được gọi là mụn ở thanh thiếu niên, trong khi mụn khởi phát sau 25 tuổi được gọi là mụn ở người trưởng thành và khác với mụn trứng cá ở thanh thiếu niên về các khía cạnh lâm sàng và diễn biến cụ thể như có nhiều tổn thương viêm hơn và ít mụn đầu đen hơn so với mụn trứng cá ở tuổi thanh thiếu niên, thường ảnh hưởng đến khuôn mặt, đặc biệt là vùng hàm dưới, vùng dưới đường viền hàm, vùng cổ và đôi khi là ngực.
Mụn trứng cá ở người trưởng thành là một bệnh viêm mãn tính của đơn vị nang lông - tuyến bã đặc trưng bởi sự sản xuất quá mức bã nhờn bất thường dẫn đến mất cân bằng hệ vi sinh vật trên da và sự phát triển quá mức của C. acnes và các chủng vi khuẩn độc hại khác, thúc đẩy môi trường viêm, hoạt hóa quá mức miễn dịch bẩm sinh và tăng sinh quá mức tế bào sừng trong lỗ chân lông.
Mụn trứng cá ở người trưởng thành được chia thành hai loại: mụn dai dẳng và mụn khởi phát muộn. Mụn dai dẳng là sự tiếp tục hoặc tái phát của bệnh từ tuổi thanh thiếu niên đến tuổi trưởng thành và trung niên, trong khi loại khởi phát muộn ở những bệnh nhân từ 25 tuổi trở lên chưa từng bị mụn trứng cá thông thường. Mụn khởi phát muộn ít phổ biến hơn mụn dai dẳng.
Có hai dạng lâm sàng của mụn ở người trưởng thành (AFA) được mô tả:
Dạng viêm "inflammatory form": biểu hiện với các tổn thương sẩn mủ và nốt có xu hướng để lại sẹo, tăng tiết bã nhờn có thể không rõ ràng với dạng này, chủ yếu ảnh hưởng ở 1/3 dưới khuôn mặt.
Dạng ứ đọng "retentional form": biểu hiện với comedone mở và tổn thương vi nang, với số lượng tổn thương viêm giảm, tăng tiết bã nhờn luôn hiện diện, ảnh hưởng không chỉ ở vùng viền hàm dưới mà còn cả các vùng trên mặt, đặc biệt là trán.
Về mặt diễn tiến, AFA có thể được phân loại thành ba nhóm: mụn dai dẳng (loại phổ biến nhất), mụn khởi phát muộn (phát triển lần đầu tiên sau 25 tuổi) và mụn tái phát (xuất hiện trong thời kỳ thanh thiếu niên, biến mất trong vài năm, sau đó tái phát ở tuổi trưởng thành).
Các tổn thương lâm sàng của mụn trứng cá ở người trưởng thành thường được coi là khác với mụn trứng cá ở thanh thiếu niên.
Nam giới bị ảnh hưởng bởi mụn ở tuổi thanh thiếu niên nhiều hơn nữ giới và thường biểu hiện các dạng bệnh nghiêm trọng nhất, trong khi mụn trứng cá ở người trưởng thành chủ yếu ảnh hưởng đến phụ nữ với các biểu hiện như tăng tiết bã nhờn, nhân mụn và các tổn thương viêm.

Mụn ở tuổi thanh thiếu niên thường bắt đầu với các comedone, tiến triển từ các tổn thương viêm nhẹ đến các tổn thương nốt nghiêm trọng, trong khi các tổn thương mụn ở người trưởng thành chủ yếu hiện diện như các sẩn viêm nhẹ có tính chất viêm.
Mụn ở người trưởng thành dễ để lại sẹo hơn so với mụn ở tuổi thanh thiếu niên, có khả năng là do sự hiện diện của các tổn thương viêm và kháng điều trị làm tăng nguy cơ gây sẹo.
Cơ chế bệnh sinh chính dẫn đến sự hình thành các tổn thương mụn trứng cá: sự thay đổi sừng hóa nang lông gây ra nhân mụn (comedone), tăng và thay đổi sản xuất bã nhờn dưới sự kiểm soát của androgen, sự xâm chiếm nang lông của vi khuẩn C. acnes, và các cơ chế viêm phức tạp liên quan đến cả miễn dịch bẩm sinh và mắc phải.
Tương tự như mụn trứng cá ở tuổi thanh thiếu niên, cơ chế sinh bệnh của mụn trứng cá ở tuổi trưởng thành liên quan đến sự tương tác giữa việc sản xuất bã nhờn quá mức, sừng hóa bất thường trong nang lông và sự xâm chiếm của vi khuẩn C. acnes trong ống tuyến bã nhờn.
Các nghiên cứu gần đây phát hiện ra rằng sự phát triển của mụn trứng cá không chỉ đơn thuần liên quan đến sự phát triển quá mức của C. acnes, mà còn liên quan đến sự mất cân bằng giữa các kiểu gen khác nhau kết hợp với tình trạng loạn khuẩn của hệ vi sinh vật da. Việc lựa chọn một tập hợp con các chủng C. acnes, bao gồm kiểu gen IA1, cũng như sự mất đa dạng của các kiểu gen khác, kích hoạt hệ thống miễn dịch bẩm sinh và dẫn đến viêm da. Ngoài ra, hệ vi sinh vật đường ruột, thông qua tương tác với hệ vi sinh vật da, được phát hiện có liên quan đến mụn trứng cá, phát hiện này có thể thay đổi hướng điều trị mụn trứng cá sang các liệu pháp "sinh thái học" chống viêm.
Cơ chế bệnh sinh của mụn trứng cá ở phụ nữ trưởng thành được cho là phức tạp và vẫn chưa được làm sáng tỏ hoàn toàn, với androgen đóng vai trò chính, bằng chứng là đáp ứng của mụn ở phụ nữ trưởng thành đối với các phương pháp điều trị bằng hormone. Một số nghiên cứu cho thấy dường như hai yếu tố bệnh sinh chính có liên quan là: các yếu tố nội tiết tố ngoại vi và sự kích thích mãn tính của hệ thống miễn dịch bẩm sinh bởi các chủng C. acnes kháng thuốc.
Nhiều yếu tố được cho là góp phần trong sự phát triển của mụn ở phụ nữ trưởng thành, bao gồm khuynh hướng di truyền, biến động hormone, và các yếu tố tác động từ bên ngoài như chế độ ăn, hút thuốc, mức độ căng thẳng cao, sản phẩm chăm sóc da, và sử dụng thuốc.
Yếu tố di truyền đóng vai trò không thể phủ nhận trong cơ chế sinh bệnh của mụn trứng cá ở phụ nữ trưởng thành. Chúng ảnh hưởng đến số lượng, kích thước và hoạt động của tuyến bã nhờn, điều hòa hoạt động của các yếu tố nội tiết, thúc đẩy quá trình sừng hóa nang lông và điều hòa hệ thống miễn dịch bẩm sinh. Mặc dù mụn trứng cá không phải là bệnh di truyền, nhưng tỷ lệ mắc bệnh có xu hướng gia tăng ở các thành viên trong cùng một gia đình.
Đặc biệt là androgen, có vai trò đã được xác định rõ ràng trong nguyên nhân gây mụn. Điều này được hỗ trợ bởi bốn quan sát lâm sàng. Thứ nhất, những đối tượng không nhạy cảm với androgen, những người không có tăng sự nhạy cảm của thụ thể androgen, không sản xuất bã nhờn và không phát triển mụn; thứ hai, nồng độ dehydroepiandrosterone sulfate (DHEA-S) cao, một tiền chất của testosterone, có liên quan đến sự phát triển sớm của mụn ở các bé gái trước tuổi dậy thì; thứ ba, mụn liên quan đến các rối loạn được đặc trưng bởi tình trạng tăng androgen, như hội chứng buồng trứng đa nang (PCOS), rất nhạy cảm với các phương pháp điều trị bằng hormone; và thứ tư, ngay cả ở những phụ nữ có nồng độ androgen bình thường, các liệu pháp dựa trên hormone, như thuốc tránh thai đường uống và thuốc kháng androgen, đều có hiệu quả cao.
C. acnes là vi khuẩn chính tham gia vào quá trình sinh bệnh của mụn, là một loại vi khuẩn kỵ khí Gram dương tạo nên hệ vi sinh vật của da, thường cư trú ở vùng da tiết bã nhờn, và quần thể C. acnes phát triển quá mức ở vùng da bị mụn. C. acnes tham gia vào một số cơ chế: kích thích quá trình sừng hóa nang lông; thay đổi thành phần bã nhờn; và phản ứng viêm thông qua hoạt hóa TLR. Ngoài ra, nó còn sản xuất một số enzyme, như lipase, protease, hyaluronidases, endoglyceramidase, sialidase/neuroaminidase, proteinase, góp phần gây vỡ nang lông và thoái hóa mô.
Các nghiên cứu chỉ ra rằng việc tiêu thụ thực phẩm có chỉ số đường huyết cao và các sản phẩm từ sữa làm tăng nồng độ insulin và IGF1. Điều này có thể được quy cho thực tế là các sản phẩm sữa và đồ ngọt làm tăng mức độ của yếu tố tăng trưởng giống insulin-1 (IGF-1), sau đó khuếch đại sản xuất bã nhờn qua trung gian androgen. Điều này kích hoạt sự tăng tổng hợp lipid và protein, sự tăng sinh và biệt hóa của tế bào sừng, sự tăng sản tuyến bã nhờn và sự tăng sản xuất lipid bã nhờn.
Các nghiên cứu chỉ ra rằng một tỷ lệ quan trọng phụ nữ trưởng thành mô tả rằng các tổn thương mụn trở nên tồi tệ hơn trong giai đoạn căng thẳng. Căng thẳng gây ra sự tiết ra một số chất dẫn truyền thần kinh, cytokine và hormone. Hormone giải phóng corticotropin (CRH), cortisol và các glucocorticoid khác liên kết với các thụ thể da và có thể làm trầm trọng thêm các tổn thương mụn bằng cách thúc đẩy sự gia tăng quá trình tổng hợp lipid trong các tế bào bã nhờn.
Hút thuốc có thể góp phần phát triển mụn bằng cách thúc đẩy stress oxy hóa, dẫn đến sự tích tụ của peroxit lipid (LPO) trong mụn, mức độ IL-1α và LPO tăng đáng kể được quan sát thấy ở bệnh nhân hút thuốc bị mụn, chỉ ra rằng việc hút thuốc có thể làm xấu đi các triệu chứng mụn.
Một số loại thuốc được cho là có liên quan đến sự phát triển của mụn, như benzodiazepin, lithium, cyclosporin, ramipril, isoniazid, iodide, bromide, phức hợp vitamin B, thuốc ức chế hấp thu serotonin, thuốc ức chế thụ thể tăng trưởng biểu bì và thuốc tránh thai progestin.
Mụn đi kèm với bệnh lý nội tiết đặc trưng bởi tình trạng tăng androgen thường biểu hiện các dấu hiệu lâm sàng khác như: rậm lông, tăng tiết bã nhờn, rụng tóc, rối loạn kinh nguyệt, rối loạn chức năng rụng trứng, vô sinh, dậy thì sớm, hội chứng chuyển hóa và nam hóa. Các bệnh lý nội tiết chính xảy ra với tình trạng tăng androgen là: hội chứng buồng trứng đa nang (POS), tăng sản hoặc rối loạn chức năng tuyến thượng thận bẩm sinh muộn và hiếm gặp hơn là u buồng trứng, tuyến thượng thận, tuyến yên và vùng dưới đồi.

Tham khảo thêm các sản phẩm chăm sóc da mụn ở phụ nữ trưởng thành tại: https://edallyhanquoc.vn/my-pham-edally-ex-han-quoc.html
Mọi thông tin chi tiết về sản phẩm cũng như chính sách đại lý xin vui lòng liên hệ edallyhanquoc.vn qua Hotline/Zalo: 0902.158.663 để được tư vấn và hỗ trợ nhanh nhất.
 Lipoprotein(a) - Yếu Tố Di Truyền Tăng Nguy Cơ Nhồi Máu Cơ Tim
Lipoprotein(a) - Yếu Tố Di Truyền Tăng Nguy Cơ Nhồi Máu Cơ Tim
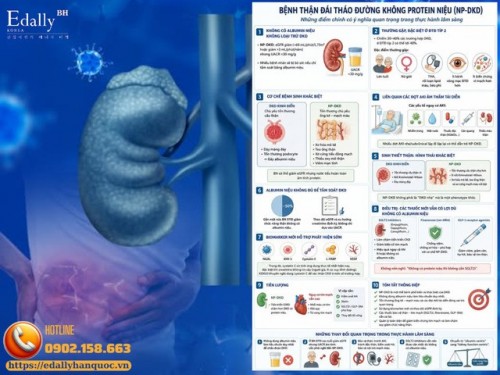 Bệnh Thận Đái Tháo Đường Không Protein Niệu - Lành Hay Dữ Hơn?
Bệnh Thận Đái Tháo Đường Không Protein Niệu - Lành Hay Dữ Hơn?
 Tiếp Cận Và Khuyến Nghị Điều Trị Statin Phòng Ngừa Tim Mạch
Tiếp Cận Và Khuyến Nghị Điều Trị Statin Phòng Ngừa Tim Mạch
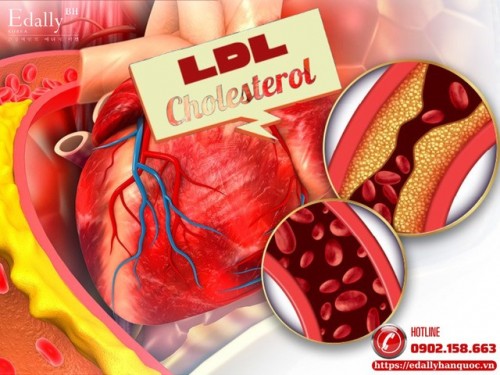 Điều Trị Hạ LDL-C Ở Bệnh Nhân Đã Có Bệnh Tim Mạch (ASCVD) Theo AHA/ACC
Điều Trị Hạ LDL-C Ở Bệnh Nhân Đã Có Bệnh Tim Mạch (ASCVD) Theo AHA/ACC
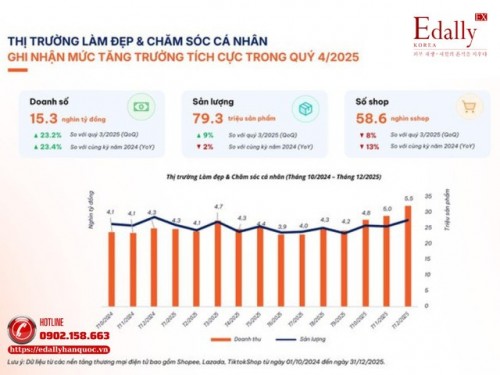 Cập Nhật Thị Trường Mỹ Phẩm Việt Nam: Xu Hướng Và Cơ Hội
Cập Nhật Thị Trường Mỹ Phẩm Việt Nam: Xu Hướng Và Cơ Hội
 Các Tác Nhân Âm Thầm Chi Phối Khiến Da Lão Hóa Và Xỉn Màu Trong Thời Đại Công Nghệ Số
Các Tác Nhân Âm Thầm Chi Phối Khiến Da Lão Hóa Và Xỉn Màu Trong Thời Đại Công Nghệ Số
 Colloidal Sulfur: Hoạt Chất Cổ Điển Trong Điều Trị Da Liễu Hiện Đại
Colloidal Sulfur: Hoạt Chất Cổ Điển Trong Điều Trị Da Liễu Hiện Đại
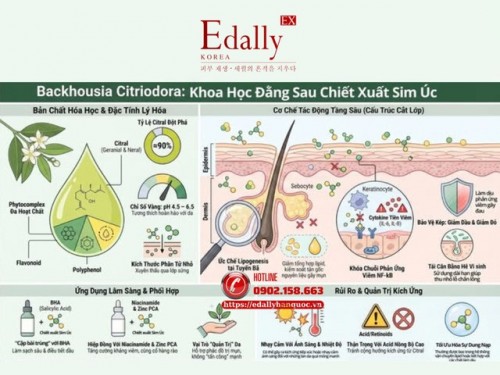 Backhousia Citriodora Leaf Extract: Ứng Dụng Trong Mỹ Phẩm Và Da Liễu
Backhousia Citriodora Leaf Extract: Ứng Dụng Trong Mỹ Phẩm Và Da Liễu
 Spongilla Lacustris Spicule Extract: Hoạt Chất Nổi Bật Đáng Chú Ý Trong Da Liễu
Spongilla Lacustris Spicule Extract: Hoạt Chất Nổi Bật Đáng Chú Ý Trong Da Liễu
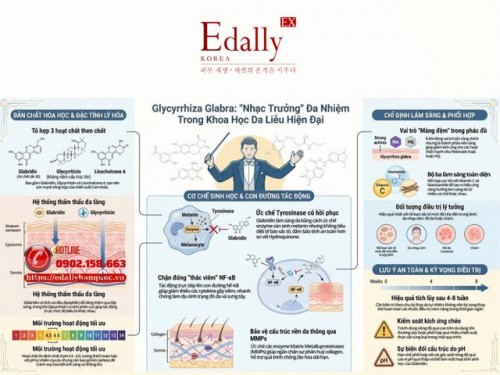 Glycyrrhiza Glabra: Thành Phần Đa Nhiệm Trong Khoa Học Da Liễu Hiện Đại
Glycyrrhiza Glabra: Thành Phần Đa Nhiệm Trong Khoa Học Da Liễu Hiện Đại
Chia sẻ bài viết:
 Làm Thế Nào Để Hồi Sinh Làn Da Lão Hóa?
Làm Thế Nào Để Hồi Sinh Làn Da Lão Hóa?
 Tại Sao Phải Trẻ Hóa Màng Đáy Trong Điều Trị Nám?
Tại Sao Phải Trẻ Hóa Màng Đáy Trong Điều Trị Nám?
 Lợi Khuẩn Và Vai Trò Đối Với Hàng Rào Bảo Vệ Da
Lợi Khuẩn Và Vai Trò Đối Với Hàng Rào Bảo Vệ Da
 Cường Giáp Nên Kiêng Ăn Gì Và Lưu Ý Gì Về Chế Độ Ăn Để Phục Hồi Sức Khỏe?
Cường Giáp Nên Kiêng Ăn Gì Và Lưu Ý Gì Về Chế Độ Ăn Để Phục Hồi Sức Khỏe?
 Suy Dinh Dưỡng Ở Người Trưởng Thành Khắc Phục Như Thế Nào?
Suy Dinh Dưỡng Ở Người Trưởng Thành Khắc Phục Như Thế Nào?
 Căng Thẳng, Stress Ở Phụ Nữ Mang Thai Và Sau Sinh Nguy Hiểm Như Thế Nào?
Căng Thẳng, Stress Ở Phụ Nữ Mang Thai Và Sau Sinh Nguy Hiểm Như Thế Nào?
.png)
건강미인의 에너지 비법
TRUNG TÂM TINH DẦU THÔNG ĐỎ HÀN QUỐC EDALLY BH
 BT 09 - KĐT Resco, Quận Bắc Từ Liêm, Hà Nội, Việt Nam
BT 09 - KĐT Resco, Quận Bắc Từ Liêm, Hà Nội, Việt Nam
.png) Phố Tăng, Đông Hưng, Thái Bình, Việt Nam
Phố Tăng, Đông Hưng, Thái Bình, Việt Nam
 0902.158.663 / 0908.062.668
0902.158.663 / 0908.062.668
.png) edallyhq@gmail.com
edallyhq@gmail.com