Trong hướng dẫn mới nhất của Hội Nội Tiết Châu Âu (European Society of Endocrinology - ESE), công bố vào năm 2025, các chuyên gia nội tiết hàng đầu đã tổng hợp bằng chứng khoa học và đề xuất chiến lược chẩn đoán - điều trị cụ thể, có hệ thống và phù hợp với thực hành lâm sàng.
Bài viết này sẽ đi sâu vào các điểm mấu chốt trong tài liệu hướng dẫn, giúp các bác sĩ, nhà khoa học và bệnh nhân hiểu rõ hơn về cách tiếp cận bệnh lý nguy hiểm nhưng có thể kiểm soát này.
Các bệnh nhân được chẩn đoán u tuyến yên ác tính (APT) hoặc ung thư tuyến yên (PC) nên được quản lý bởi nhóm đa chuyên khoa chuyên sâu về tuyến yên (gồm Bác sĩ nội tiết, Bác sĩ phẫu thuật thần kinh, Bác sĩ giải phẫu bệnh thần kinh, Bác sĩ chẩn đoán hình ảnh thần kinh, Bác sĩ xạ trị và Bác sĩ ung thư).
Hội Nội tiết châu Âutrong hướng dẫn cập nhật gần nhất (năm 2025) về ung thư tuyến yên đã nhấn mạnh một điều then chốt: chẩn đoán và đánh giá mức độ ác tính của ung thư tuyến yên không thể chỉ dựa vào mô bệnh học hoặc các chỉ số tăng sinh tế bào, mà cần phải dựa trên tiêu chí lâm sàng - đặc biệt là sự hiện diện của di căn. Dưới đây là tóm tắt các tiêu chí đánh giá mức độ ác tính của ung thư tuyến yên theo hướng dẫn của ESE:
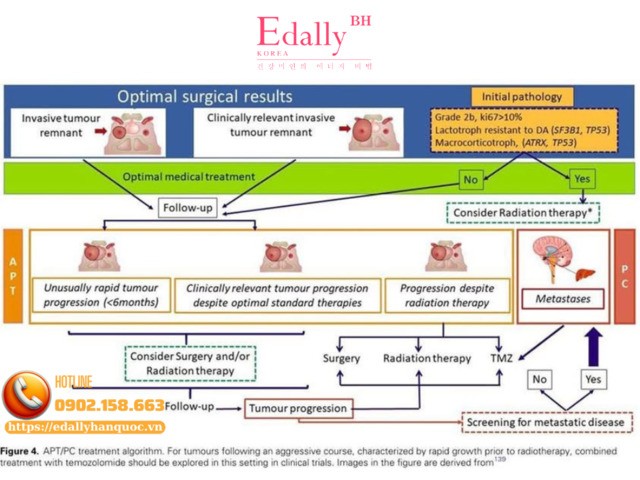
Nên cân nhắc chẩn đoán APT ở các bệnh nhâncó u xâm lấn, và kèm theo 1/2 tiêu chí:
Khối u tiến triển bất thường nhanh chóng, hoặc khối u tiếp tục tiến triển có ý nghĩa lâm sàng dù đã điều trị chuẩn tối ưu (phẫu thuật, xạ trị và điều trị nội khoa thông thường).
Sử dụng chẩn đoán hình ảnh (thường là MRI) để đo kích thước khối u, xác định tình trạng xâm lấn và đánh giá tiến triển. Sau điều trị mới, tiến triển khối u nên được đánh giá thêm theo tiêu chí RECIST 1.1 (Tiêu chuẩn đánh giá đáp ứng khối u rắn).
Đánh giá lại bằng hình ảnh học trong vòng 3-6 tháng đối với các bệnh nhân nghi ngờ có u tuyến yên ác tính dựa trên các đặc điểm lâm sàng, hình ảnh và mô bệnh học.
Nên đánh giá đầy đủ các hormon tuyến yên ở bệnh nhân có u tuyến yên ác tính.
Nên tầm soát di căn ở các bệnh nhân có u tuyến yên ác tính (bao gồm ít nhất MRI não và cột sống, cùng một phương pháp đánh giá toàn than như FDG-PET, DOTATOC-PET) nếu có:
Triệu chứng tại chỗ nghi ngờ di căn, hoặc
Kết quả sinh hóa và hình ảnh không đồng nhất, hoặc
Trước khi bắt đầu hóa trị.
Chẩn đoán mô bệnh học u tuyến yên nên bao gồm:
Đánh giá sự tăng sinh bằng số lượng phân bào.
Chỉ số Ki67/MIB1 và nhuộm p53.
Với các u không tiết, nếu không nhuộm được hormon tuyến yên thì nên thực hiện nhuộm các yếu tố phiên mã đặc hiệu tuyến yên để loại trừ di căn hoặc các khối u khác ở vùng yên - yên dưới.
Phân tầng u tuyến yên theo mức độ tăng sinh và dấu hiệu xâm lấn trên hình ảnh học.
Cần diễn giải kết quả mô bệnh học trong bối cảnh lâm sàng cụ thể của từng bệnh nhân.
Nên phân tích di truyền học phân tử, đặc biệt tìm đột biến soma ở các gen liên quan đến ác tính: TP53 và SF3B1 ở u tiết prolactin kháng dopamine, TP53 và ATRX ở u tuyến yên corticotroph lớn.
Ở các bệnh nhân có u tuyến yên ác tính, nên xét nghiệm đột biến gen germline dựa trên các yếu tố như: khởi phát sớm hoặc tiền sử gia đình có u tuyến yên, khối u nội tiết hoặc hội chứng liên quan.
Ung thư tuyến yên là một khối u hiếm gặp có nguồn gốc từ tế bào tuyến yên và chỉ được xác định khi có bằng chứng di căn ngoài hệ thần kinh trung ương. Do đó, ESE nhấn mạnh:
Phẫu thuật nên được thực hiện bởi bác sĩ phẫu thuật thần kinh có nhiều kinh nghiệm về phẫu thuật tuyến yên.
Nên trao đổi với bác sĩ phẫu thuật thần kinh giàu kinh nghiệm trước khi cân nhắc các lựa chọn điều trị khác.
Xạ trị nhằm kiểm soát u ở những bệnh nhân có tiến triển khối u có ý nghĩa lâm sàng dù đã phẫu thuật và điều trị nội khoa tiêu chuẩn.
Xạ trị bổ trợ trong vòng 3-6 tháng sau phẫu thuật, khi còn mô u xâm lấn có các dấu hiệu tăng sinh hoặc đột biến di truyền gợi ý hành vi ác tính.
Trường hợp u tiến triển nhanh dù đã được xạ trị, có thể cân nhắc xạ trị lần hai sau khi đánh giá cẩn thận tổng liều đã tích lũy cho não, giao thoa thị giác và các dây thần kinh sọ gần khối u.
Chỉ định các thuốc như thuốc gắn thụ thể somatostatin và/hoặc thuốc chủ vận dopamine) cho các u tuyến yên có tiết, với liều tối đa dung nạp được nhằm kiểm soát sự phát triển của u và thừa hormon.
Ưu tiên đơn trị liệu temozolomide cho u tuyến yên ác tính và ung thư tuyến yên sau khi đã xác định tiến triển khối u.
Liều temozolomide: 150-200 mg/m²/ngày x 5 ngày liên tiếp, mỗi chu kỳ 28 ngày.
Cân nhắc sử dụng đồng thời temozolomide và một đợt xạ trị trong các trường hợp u còn sót lớn, tiến triển nhanh, không thể phẫu thuật lại, đặc biệt khi có dấu hiệu tăng sinh cao và/hoặc đột biến soma gợi tiên lượng xấu, hoặc cần đáp ứng nhanh.
Đánh giá đáp ứng với temozolomide sau 3 chu kỳ. Nếu u vẫn tiến triển, nên ngừng điều trị.
Theo dõi sát công thức máu, chức năng gan và các tác dụng phụ.
Ở những bệnh nhân đáp ứng với temozolomide (giảm u một phần hoặc ổn định sau tiến triển nhanh trong 6 tháng trước điều trị), thì tiếp tục điều trị trong 12 tháng, và sau đó dựa vào hiệu quả và dung nạp, có thể kéo dài nếu chưa đạt đến ngưỡng đáp ứng. Hạn chế điều trị quá 24 tháng do nguy cơ độc tính tích lũy nghiêm trọng.
Ở những bệnh nhân tái phát sau điều trị temozolomide: thử lại temozolomide trong 3 chu kỳ.
Nên xét nghiệm sinh học phân tử ở bệnh nhân không đáp ứng với temozolomide để định hướng lựa chọn điều trị tiếp theo.
Cân nhắc điều trị thử bằng thuốc ức chế điểm kiểm soát miễn dịch (ICI) ở bệnh nhân ung thư tuyến yên tiến triển nhanh sau temozolomide.
Ở bệnh nhân có di căn ít vị trí, cân nhắc điều trị tại chỗ, có thể kết hợp với điều trị toàn thân.
Chụp MRI định kỳ mỗi 2-12 tháng, tùy tốc độ tiến triển u trước đó, có u tồn dư sau mổ hay không và vị trí u (gần các cấu trúc quan trọng không).
Đánh giá hormon tuyến yên mỗi 3-12 tháng tùy bệnh cảnh lâm sàng.
Tham khảo các sản phẩm chăm sóc sức khỏe chính hãng tại: https://edallyhanquoc.vn/thuc-pham-bao-ve-suc-khoe-edally-bh-han-quoc.html
Mọi thông tin chi tiết về sản phẩm cũng như chính sách đại lý, xin vui lòng liên hệ edallyhanquoc.vn qua Hotline/Zalo: 0902.158.663 để được tư vấn và hỗ trợ nhanh nhất.
Nguồn: European Journal of Endocrinology số tháng 6/2025
 Ung Thư Tụy: Nguyên Nhân, Triệu Chứng, Chẩn Đoán Và Điều Trị
Ung Thư Tụy: Nguyên Nhân, Triệu Chứng, Chẩn Đoán Và Điều Trị
 Suy Giáp: Bệnh Dễ Bị Bỏ Sót Nhưng Hoàn Toàn Có Thể Kiểm Soát Tốt
Suy Giáp: Bệnh Dễ Bị Bỏ Sót Nhưng Hoàn Toàn Có Thể Kiểm Soát Tốt
 Chóng Mặt Tư Thế Kịch Phát Lành Tính (BPPV) - Cập Nhật Mới Nhất Từ Jama 2026
Chóng Mặt Tư Thế Kịch Phát Lành Tính (BPPV) - Cập Nhật Mới Nhất Từ Jama 2026
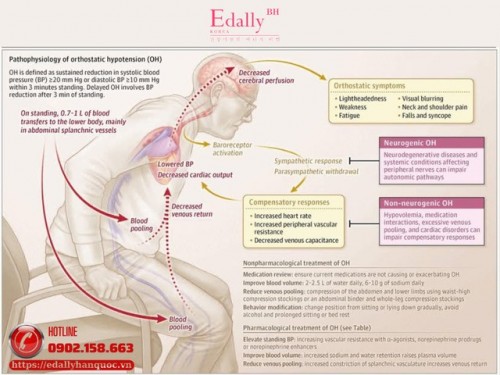 Hạ Huyết Áp Tư Thế - Cập Nhật Mới Nhất Từ Jama 2026
Hạ Huyết Áp Tư Thế - Cập Nhật Mới Nhất Từ Jama 2026
 Huyết Áp Cao Kiểm Soát Kém - Con Đường Ngắn Nhất Dẫn Đến Đột Quỵ
Huyết Áp Cao Kiểm Soát Kém - Con Đường Ngắn Nhất Dẫn Đến Đột Quỵ
 Huyết Áp - Mỡ Máu - Đột Quỵ: Vòng Luẩn Quẩn Nguy Hiểm
Huyết Áp - Mỡ Máu - Đột Quỵ: Vòng Luẩn Quẩn Nguy Hiểm
 Vì Sao Người Bệnh Tiểu Đường Càng Cần Bổ Sung Omega-3 Thường Xuyên?
Vì Sao Người Bệnh Tiểu Đường Càng Cần Bổ Sung Omega-3 Thường Xuyên?
 Hệ thống Theo Dõi Đường Huyết Liên Tục (CGM) - Những Điều Người Bệnh Đái Tháo Đường Cần Biết
Hệ thống Theo Dõi Đường Huyết Liên Tục (CGM) - Những Điều Người Bệnh Đái Tháo Đường Cần Biết
 12 Điều Nên Nhớ Để Hiểu Đúng Về Bệnh Basedow
12 Điều Nên Nhớ Để Hiểu Đúng Về Bệnh Basedow
 Xơ Vữa Mạch Máu Liên Quan Gì Đến Đột Quỵ?
Xơ Vữa Mạch Máu Liên Quan Gì Đến Đột Quỵ?
Chia sẻ bài viết:
 Làm Thế Nào Để Hồi Sinh Làn Da Lão Hóa?
Làm Thế Nào Để Hồi Sinh Làn Da Lão Hóa?
 Tại Sao Phải Trẻ Hóa Màng Đáy Trong Điều Trị Nám?
Tại Sao Phải Trẻ Hóa Màng Đáy Trong Điều Trị Nám?
 Lợi Khuẩn Và Vai Trò Đối Với Hàng Rào Bảo Vệ Da
Lợi Khuẩn Và Vai Trò Đối Với Hàng Rào Bảo Vệ Da
 Cường Giáp Nên Kiêng Ăn Gì Và Lưu Ý Gì Về Chế Độ Ăn Để Phục Hồi Sức Khỏe?
Cường Giáp Nên Kiêng Ăn Gì Và Lưu Ý Gì Về Chế Độ Ăn Để Phục Hồi Sức Khỏe?
 Suy Dinh Dưỡng Ở Người Trưởng Thành Khắc Phục Như Thế Nào?
Suy Dinh Dưỡng Ở Người Trưởng Thành Khắc Phục Như Thế Nào?
 Căng Thẳng, Stress Ở Phụ Nữ Mang Thai Và Sau Sinh Nguy Hiểm Như Thế Nào?
Căng Thẳng, Stress Ở Phụ Nữ Mang Thai Và Sau Sinh Nguy Hiểm Như Thế Nào?
.png)
건강미인의 에너지 비법
TRUNG TÂM TINH DẦU THÔNG ĐỎ HÀN QUỐC EDALLY BH
 BT 09 - KĐT Resco, Quận Bắc Từ Liêm, Hà Nội, Việt Nam
BT 09 - KĐT Resco, Quận Bắc Từ Liêm, Hà Nội, Việt Nam
.png) Phố Tăng, Đông Hưng, Thái Bình, Việt Nam
Phố Tăng, Đông Hưng, Thái Bình, Việt Nam
 0902.158.663 / 0908.062.668
0902.158.663 / 0908.062.668
.png) edallyhq@gmail.com
edallyhq@gmail.com