Trong bài này tôi xin lược dịch lại cách thức sàng lọc bệnh nhân nghi ngờ hội chứng Cushing, bài đăng trên The Journal of Clinical Endocrinology & Metabolism ngày 14/ 3/ 2026.
Biểu hiện lâm sàng của hội chứng Cushing thay đổi tùy theo căn nguyên và mức độ tăng cortisol máu. Chẩn đoán bệnh nhân Cushing thường dựa trên các dấu hiệu điển hình của tăng cortisol như: rạn da đỏ tím, mặt đỏ, teo và yếu cơ gốc chi, tích mỡ vùng hố thượng đòn và sau gáy, dễ bị bầm tím trên da, và loãng xương. Tuy nhiên, bệnh nhân cũng có thể chỉ có các triệu chứng nhẹ, phổ biến trong cộng đồng như béo phì, tăng huyết áp, đái tháo đường, trầm cảm và rối loạn kinh nguyệt.
Việc chẩn đoán Cushing nội sinh có thể khó khăn do sự chồng lấp với các bệnh lý thường gặp, biểu hiện lâm sàng rất đa dạng, và khó khăn trong diễn giải các xét nghiệm sinh hóa sàng lọc và chẩn đoán, dẫn đến chẩn đoán muộn, làm tăng tỷ lệ biến chứng và tử vong
Việc đầu tiên là cần loại trừ Cushing ngoại sinh do sử dụng glucocorticoid (đường uống, đặt trực tràng, hít, bôi ngoài da hoặc tiêm), cũng như các thuốc có hoạt tính glucocorticoid như progestogen liều cao (ví dụ: megestrol acetate), trước khi tiến hành sàng lọc sinh hóa ở bệnh nhân nghi ngờ hội chứng Cushing nội sinh
Sàng lọc sinh hóa bao gồm 1 (nếu nghi ngờ lâm sàng thấp) hoặc 2 (nếu nghi ngò vừa đến cao) các xét nghiệm sau:
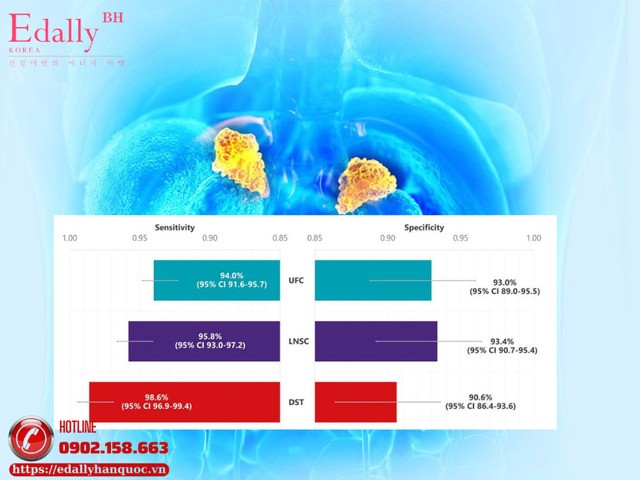
Ít nhất 2 lần đo cortisol tự do trong nước tiểu 24 giờ (UFC) đánh giá tổng lượng cortisol bài tiết trong ngày
Ít nhất 2 lần đo cortisol nước bọt lúc nửa đêm (LNSC) phát hiện tăng cortisol ban đêm do rối loạn nhịp sinh học
Test ức chế dexamethasone qua đêm liều 1 mg (DST) đánh giá suy giảm cơ chế feedback glucocorticoid
Nếu có ≥1 kết quả bất thường, nên lặp lại 1–2 xét nghiệm sàng lọc (UFC, LNSC hoặc DST) và loại trừ các nguyên nhân tăng cortisol không do u (như bệnh tâm thần, nghiện rượu, đái tháo đường không kiểm soát, v.v.). Cần lưu ý độ nhạy, độ đặc hiệu và hạn chế của từng xét nghiệm
Sau khi xác nhận có hội chứng Cushing bằng sinh hóa, cần định lượng ACTH huyết tương để phân biệt:
Cushing không phụ thuộc ACTH: ACTH thấp (≤10 pg/mL [2,2 pmol/L])
Cushing phụ thuộc ACTH: ACTH cao (≥20 pg/mL [4,4 pmol/L])
Nếu ACTH trong khoảng 10-20 pg/mL (“vùng xám”), cần làm thêm xét nghiệm (lặp lại ACTH, test desmopressin...). Tuy nhiên, các ngưỡng ACTH không tuyệt đối:
ACTH có thể >20 pg/mL trong hội chứng Cushing do tuyến thượng thận nhẹ hoặc MACS
Trong bệnh Cushing do tuyến yên, ACTH thường cao hơn và hiếm khi <30 pg/mL
Do đó, cần diễn giải ACTH trong bối cảnh lâm sàng và kết hợp các xét nghiệm khác.
Các xét nghiệm bổ sung có thể bao gồm DHEA-S: Nếu thấp => gợi ý Cushing không phụ thuộc ACTH; còn nếu bình thường/cao => gợi ý Cushing phụ thuộc ACTH
Sau đó cần các thăm dò hình ảnh và xét nghiệm chuyên sâu để xác định thể bệnh cụ thể (Cushing do tuyến yên, thượng thận hoặc lạc chỗ) nhằm điều trị phù hợp
Hội chứng Cushing là tình trạng tăng cortisol mạn tính trong cơ thể. Do biểu hiện lâm sàng có thể không điển hình (tăng cân, mặt tròn, tăng huyết áp, rối loạn đường huyết…), việc chẩn đoán cần dựa vào các xét nghiệm sàng lọc có độ nhạy cao trước khi tiến hành các bước chuyên sâu. Có 3 xét nghiệm sàng lọc chính được khuyến cáo trong thực hành lâm sàng.
Khuyến cáo lấy trung bình từ ≥2 mẫu nước tiểu 24 giờ do biến thiên lớn giữa các ngày. UFC chịu ảnh hưởng bởi giới tính, BMI, tuổi, thể tích nước tiểu và lượng natri ăn vào.
Thể tích nước tiểu và mức lọc cầu thận ảnh hưởng mạnh đến UFC; do đó LNSC được ưu tiên hơn ở bệnh nhân suy thận. UFC không phân biệt được Cushing với tăng cortisol không do u → dễ (+) giả.
Ngoài ra, việc thu thập mẫu có thể không chính xác; vì vậy cần đo creatinine niệu và thể tích nước tiểu để kiểm tra độ đầy đủ mẫu.
Đánh giá rối loạn nhịp sinh học cortisol, đặc biệt là mất đáy sinh lý ban đêm. Cần lấy ≥2 mẫu, lý tưởng vào giờ đi ngủ của bệnh nhân.
Không phù hợp với người làm ca đêm hoặc rối loạn chu kỳ ngày - đêm.
Có thể gặp (+) giả ở người lớn tuổi, đái tháo đường kiểm soát kém; hút thuốc, ăn cam thảo (ức chế 11β-HSD2); nhiễm bẩn nước bọt (máu, steroid ngoại sinh)
Phương pháp LC-MS/MS cho độ đặc hiệu cao hơn so với miễn dịch do phân biệt được cortisol với các chất tương tự.
Đánh giá đáp ứng feedback glucocorticoid sau khi dùng dexamethasone liều cao hơn sinh lý.
Cách làm: Uống dexamethasone lúc 23-24h, rồi đo cortisol huyết thanh lúc 8-9h sáng hôm sau
Kết quả: ≤1,8 µg/dL (50 nmol/L): trục bình thường; nếu > 1,8 µg/dL: gợi ý rối loạn (có hội chứng Cushing)
DST nhạy hơn trong phát hiện tăng cortisol nhẹ, đặc biệt ở u thượng thận tình cờ.
Test này có thể bị (+) giả do không tuân thủ dùng thuốc; tăng chuyển hóa dexamethasone (thuốc cảm ứng CYP3A4); kém hấp thu; đang dùng thuốc tránh thai hoặc có thai; suy thận. Có thể đo nồng độ dexamethasone cùng cortisol để kiểm tra hấp thu.
Tương tự UFC và LNSC, DST không phân biệt được hội chứng Cushing với tăng cortisol không do u.
Tham khảo các sản phẩm chăm sóc sức khỏe chính hãng tại: https://edallyhanquoc.vn/thuc-pham-bao-ve-suc-khoe-edally-bh-han-quoc.html
Mọi thông tin chi tiết về sản phẩm cũng như chính sách đại lý xin vui lòng liên hệ edallyhanquoc.vn qua Hotline/Zalo: 0902.158.663 để được tư vấn và hỗ trợ nhanh nhất.
Nguồn: TS.BS Nguyễn Quang Bảy - Khoa Nội tiết - Đái tháo đường, Bệnh viện Bạch Mai
 Sau Mổ Tuyến Giáp: Một Cơn Tê Tay Chân Có Thể Không Hề Đơn Giản
Sau Mổ Tuyến Giáp: Một Cơn Tê Tay Chân Có Thể Không Hề Đơn Giản
 Tổng Quan Về Bệnh Đái Tháo Đường
Tổng Quan Về Bệnh Đái Tháo Đường
 Ung Thư Tụy: Nguyên Nhân, Triệu Chứng, Chẩn Đoán Và Điều Trị
Ung Thư Tụy: Nguyên Nhân, Triệu Chứng, Chẩn Đoán Và Điều Trị
 Suy Giáp: Bệnh Dễ Bị Bỏ Sót Nhưng Hoàn Toàn Có Thể Kiểm Soát Tốt
Suy Giáp: Bệnh Dễ Bị Bỏ Sót Nhưng Hoàn Toàn Có Thể Kiểm Soát Tốt
 Chóng Mặt Tư Thế Kịch Phát Lành Tính (BPPV) - Cập Nhật Mới Nhất Từ Jama 2026
Chóng Mặt Tư Thế Kịch Phát Lành Tính (BPPV) - Cập Nhật Mới Nhất Từ Jama 2026
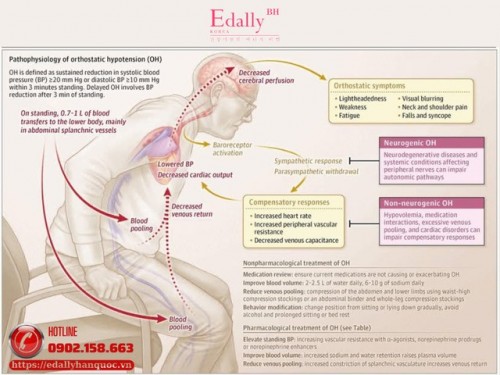 Hạ Huyết Áp Tư Thế - Cập Nhật Mới Nhất Từ Jama 2026
Hạ Huyết Áp Tư Thế - Cập Nhật Mới Nhất Từ Jama 2026
 Huyết Áp Cao Kiểm Soát Kém - Con Đường Ngắn Nhất Dẫn Đến Đột Quỵ
Huyết Áp Cao Kiểm Soát Kém - Con Đường Ngắn Nhất Dẫn Đến Đột Quỵ
 Huyết Áp - Mỡ Máu - Đột Quỵ: Vòng Luẩn Quẩn Nguy Hiểm
Huyết Áp - Mỡ Máu - Đột Quỵ: Vòng Luẩn Quẩn Nguy Hiểm
 Vì Sao Người Bệnh Tiểu Đường Càng Cần Bổ Sung Omega-3 Thường Xuyên?
Vì Sao Người Bệnh Tiểu Đường Càng Cần Bổ Sung Omega-3 Thường Xuyên?
 Hệ thống Theo Dõi Đường Huyết Liên Tục (CGM) - Những Điều Người Bệnh Đái Tháo Đường Cần Biết
Hệ thống Theo Dõi Đường Huyết Liên Tục (CGM) - Những Điều Người Bệnh Đái Tháo Đường Cần Biết
Chia sẻ bài viết:
 Làm Thế Nào Để Hồi Sinh Làn Da Lão Hóa?
Làm Thế Nào Để Hồi Sinh Làn Da Lão Hóa?
 Tại Sao Phải Trẻ Hóa Màng Đáy Trong Điều Trị Nám?
Tại Sao Phải Trẻ Hóa Màng Đáy Trong Điều Trị Nám?
 Lợi Khuẩn Và Vai Trò Đối Với Hàng Rào Bảo Vệ Da
Lợi Khuẩn Và Vai Trò Đối Với Hàng Rào Bảo Vệ Da
 Cường Giáp Nên Kiêng Ăn Gì Và Lưu Ý Gì Về Chế Độ Ăn Để Phục Hồi Sức Khỏe?
Cường Giáp Nên Kiêng Ăn Gì Và Lưu Ý Gì Về Chế Độ Ăn Để Phục Hồi Sức Khỏe?
 Suy Dinh Dưỡng Ở Người Trưởng Thành Khắc Phục Như Thế Nào?
Suy Dinh Dưỡng Ở Người Trưởng Thành Khắc Phục Như Thế Nào?
 Căng Thẳng, Stress Ở Phụ Nữ Mang Thai Và Sau Sinh Nguy Hiểm Như Thế Nào?
Căng Thẳng, Stress Ở Phụ Nữ Mang Thai Và Sau Sinh Nguy Hiểm Như Thế Nào?
.png)
건강미인의 에너지 비법
TRUNG TÂM TINH DẦU THÔNG ĐỎ HÀN QUỐC EDALLY BH
 BT 09 - KĐT Resco, Quận Bắc Từ Liêm, Hà Nội, Việt Nam
BT 09 - KĐT Resco, Quận Bắc Từ Liêm, Hà Nội, Việt Nam
.png) Phố Tăng, Đông Hưng, Thái Bình, Việt Nam
Phố Tăng, Đông Hưng, Thái Bình, Việt Nam
 0902.158.663 / 0908.062.668
0902.158.663 / 0908.062.668
.png) edallyhq@gmail.com
edallyhq@gmail.com