Vì thế, khi nói đến tăng huyết áp kháng trị (resistant hypertension: huyết áp vẫn chưa đạt mục tiêu dù đã dùng ít nhất 3 thuốc hạ áp khác nhóm ở liều tối đa hoặc tối đa dung nạp), đây không chỉ là câu chuyện của tim mạch hay thận học. Với bác sĩ nội tiết, đây là một chủ đề rất gần, rất thường gặp, và nhiều khi chính chúng ta là người đứng ở cửa vào của chẩn đoán nguyên nhân.
Bài review vừa đăng trên JAMA ngày 23/3/2026 của Azizi và cộng sự có một điểm rất đáng chú ý: tác giả không xem “kháng trị” là một nhãn dán vội vàng dựa trên vài con số đo tại phòng khám. Bài báo nhấn mạnh rằng khoảng 19,7% người bệnh đang điều trị tăng huyết áp có thể rơi vào nhóm gọi là apparent resistant hypertension (kháng trị biểu kiến), nhưng true resistant hypertension (kháng trị thật sự) chỉ khoảng 10% sau khi đã loại trừ đầy đủ các yếu tố gây nhiễu. Nói cách khác, không ít bệnh nhân tưởng là uống mãi không xuống thực ra chưa chắc đã là kháng trị thật.
Trước hết, phải loại trừ white-coat effect (hiệu ứng áo choàng trắng: huyết áp tăng khi đo ở cơ sở y tế nhưng không tăng thật ngoài đời sống thường ngày). Bài báo cho biết có tới khoảng 37,5% trường hợp kháng trị biểu kiến thực chất rơi vào nhóm này khi được kiểm tra bằng ABPM 24 giờ (đo huyết áp lưu động 24 giờ) hoặc đo huyết áp tại nhà. Sau đó phải nghĩ đến nonadherence (không tuân thủ điều trị), vốn có thể gặp tới 50% ở một số nghiên cứu. Và bước thứ ba, cực kỳ quan trọng với bác sĩ nội tiết, là rà soát secondary hypertension (tăng huyết áp thứ phát: tăng huyết áp do một nguyên nhân nền có thể xác định được).
Trong bài báo nói rất rõ: trong nhóm tăng huyết áp kháng trị, tỷ lệ tăng huyết áp thứ phát cao hơn dân số tăng huyết áp nói chung, vào khoảng 25%, và cường aldosterone tiên phát (primary aldosteronism: tình trạng tuyến thượng thận tiết aldosterone quá mức, gây giữ muối nước và thải kali) là nguyên nhân phổ biến nhất, chiếm khoảng 5%–25%. Với người làm nội tiết, bài review lần này giúp “đặt lại vị trí trung tâm” của aldosterone trong sinh lý bệnh kháng trị. Nghĩa là: nếu gặp một bệnh nhân tăng huyết áp dai dẳng, nhất là có hạ kali máu, u thượng thận, ngưng thở khi ngủ, đái tháo đường, béo phì hoặc bệnh thận mạn, thì việc nghĩ tới cường aldosterone tiên phát gần như phải trở thành phản xạ lâm sàng.
Không chỉ dừng ở cường aldosterone tiên phát, bảng nguyên nhân thứ phát trong bài cũng nhắc lại rất rõ những bệnh lý mà bác sĩ nội tiết gặp hàng ngày: suy giáp (hypothyroidism), cường giáp (hyperthyroidism), pheochromocytoma/paraganglioma (u tủy thượng thận/u hạch giao cảm tiết catecholamine), và hội chứng Cushing. Điều này rất đáng lưu ý, bởi nhiều bệnh nhân không đến viện vì “nội tiết”, họ đến vì huyết áp khó kiểm soát, đau đầu, hồi hộp, yếu cơ, tăng cân nhanh, hạ kali, hoặc đơn giản là đang dùng quá nhiều thuốc mà huyết áp vẫn cao.
Tăng huyết áp kháng trị là một vấn đề phức tạp có sự tham gia của aldosterone dư thừa không thích hợp, hoạt hóa hệ giao cảm (sympathetic overactivity: tăng hoạt tính thần kinh giao cảm), endothelin-1, vasopressin, rối loạn chức năng nội mô và quan trọng nhất là quá tải muối - thể tích (volume and sodium overload). Chính vì vậy, ở tăng huyết áp kháng trị, bác sĩ không nên chỉ chăm chăm thêm một thuốc hạ áp cho đủ số, mà phải đánh thẳng vào trục muối - nước - aldosterone.
Từ góc nhìn thực hành, điều này lý giải vì sao bài review đặt nặng vai trò của chlorthalidone và indapamide hơn hydrochlorothiazide trong tối ưu hóa lợi tiểu. Ở người bệnh có eGFR từ 30 mL/phút/1,73 m² trở lên, hướng dẫn được bài tổng hợp khuyến nghị chuyển từ hydrochlorothiazide sang các thiazide-like diuretics (lợi tiểu giống thiazide, tác dụng kéo dài hơn) như chlorthalidone hoặc indapamide. Phân tích gộp được dẫn trong bài cho thấy hai thuốc này giúp hạ huyết áp tâm thu tốt hơn hydrochlorothiazide. Ngay cả ở bệnh thận mạn giai đoạn 4, chlorthalidone vẫn cho thấy hiệu quả đáng kể trên huyết áp lưu động 24 giờ.
Nhưng nếu phải chọn một “ngôi sao” thì đó vẫn là spironolactone. Trong phân tích gộp mạng lưới gồm 24 thử nghiệm ngẫu nhiên có đối chứng, spironolactone làm giảm huyết áp tâm thu tại phòng khám trung bình khoảng 13,3 mmHg và giảm huyết áp tâm thu lưu động 24 giờ khoảng 8,46 mmHg so với giả dược ở bệnh nhân tăng huyết áp kháng trị. Nói cách khác, trong bối cảnh chức năng thận và kali cho phép, spironolactone vẫn là lựa chọn add-on có dữ liệu thuyết phục nhất. Điều này hoàn toàn hợp lý về sinh lý bệnh, bởi thuốc này là mineralocorticoid receptor antagonist (MRA: thuốc đối kháng thụ thể mineralocorticoid, tức chặn tác động của aldosterone).

Tuy nhiên, Spironolactone có thể gây tăng kali máu, suy thận cấp, rối loạn kinh nguyệt ở nữ, đau vú hay gynecomastia (vú to ở nam), cùng các ảnh hưởng nội tiết – sinh dục khác. Điều này rất quan trọng trong thực hành, vì nhiều bệnh nhân nam trẻ hoặc trung niên từ chối dùng tiếp thuốc chỉ vì tác dụng phụ mà bác sĩ không hỏi kỹ. Bài báo gợi ý rằng khi spironolactone không dung nạp được, có thể cân nhắc amiloride hoặc eplerenone. Đáng chú ý, một thử nghiệm ngẫu nhiên ở Hàn Quốc cho thấy amiloride liều thấp không kém hơn spironolactone liều thấp trong việc hạ huyết áp tại nhà sau 12 tuần. Còn eplerenone có ưu điểm là ít tác dụng phụ kiểu kháng androgen hơn nhưng nhìn chung tác dụng hạ áp yếu hơn spironolactone.
Trong nhiều ca tăng huyết áp kháng trị, thay đổi lối sống thường bị xem như phần “nói cho có”. Nhưng số liệu trong bài cho thấy: Giảm natri xuống dưới 1500 mg/ngày, dùng muối thay thế chứa kali ở người phù hợp, giảm cân, tập aerobic đều đặn, hạn chế rượu, và điều trị OSA (obstructive sleep apnea: ngưng thở tắc nghẽn khi ngủ) đều có thể giúp hạ huyết áp thêm vài mmHg, thậm chí khoảng 7 mmHg ở một số can thiệp. Trong bệnh lý tim mạch, vài mmHg không bao giờ là con số nhỏ. Bài báo còn nhắc rằng chỉ cần giảm 5 mmHg huyết áp tâm thu đã gắn với giảm biến cố tim mạch lớn trong các thử nghiệm ngẫu nhiên.
Với người làm nội tiết, bệnh nhân của chúng ta thường đồng thời có béo phì, kháng insulin, đái tháo đường, hội chứng chuyển hóa, ngưng thở khi ngủ và nhiều rối loạn hành vi ăn uống - vận động. Nghĩa là quản lý tăng huyết áp kháng trị không thể chỉ là đổi thuốc. Đây là bài toán toàn thân, đa cơ chế, và cần cách nhìn hệ thống. Một bệnh nhân béo phì có OSA, đái tháo đường và hạ kali máu nhẹ không phải là “ca tăng huyết áp khó trị đơn thuần”; rất có thể đó là bệnh nhân đang phát tín hiệu của một rối loạn nội tiết - chuyển hóa sâu hơn.
Đây là lĩnh vực từng gây nhiều tranh cãi, nhưng dữ liệu mà bài tổng hợp cho thấy hiệu quả hạ áp là có thật: phân tích gộp 10 thử nghiệm ngẫu nhiên cho thấy thủ thuật này giúp giảm khoảng 4,4 mmHg huyết áp tâm thu lưu động 24 giờ và 6,6 mmHg huyết áp tâm thu tại phòng khám so với thủ thuật giả. Tuy vậy, thông điệp của bài rất cân bằng: không phải bệnh nhân nào cũng đáp ứng, phần lớn vẫn cần tiếp tục thuốc, và thủ thuật này chỉ nên đặt ra sau khi đã xác nhận kháng trị thật, loại trừ nguyên nhân thứ phát và tối ưu hóa điều trị nội khoa. Với bác sĩ nội tiết, điều này càng củng cố một nguyên tắc: trước khi nghĩ tới can thiệp, phải chắc rằng mình không bỏ sót một cường aldosterone tiên phát, một hội chứng Cushing, hay một u tiết catecholamine.
Như vậy, khi gặp một bệnh nhân huyết áp khó kiểm soát, đừng vội gọi là “kháng trị”. Hãy hỏi: đã đo đúng chưa? đã có huyết áp tại nhà hoặc ABPM chưa? bệnh nhân có thực sự dùng thuốc đều không? có thuốc nào đang làm tăng huyết áp không? có OSA không? có hạ kali máu không? có u thượng thận, cushingoid, triệu chứng cường giáp, suy giáp, cơn catecholamine hay không? Chỉ sau khi trả lời được những câu hỏi đó, ta mới thực sự bắt đầu điều trị tăng huyết áp kháng trị theo đúng nghĩa.
Ngoài ra, để ổn định huyết áp cũng như ngăn ngừa biến chứng tiểu đường thì người bệnh ngoài tuân thủ điều trị, chế độ ăn uống, vận đông thì đừng quên bổ sung mỗi ngày 1-2 viên Tinh dầu thông đỏ Edally Pine Needle Capsule. Các nghiên cứu đăng trên tạp chí BMC Complementary and Alternative Medicine (Anh) và Evidence-Based Complementary and Alternative Medicine (Ai Cập) năm 2016 và Đại học Havard năm 2018, Tinh dầu thông đỏ Hàn Quốc chứa nhiều chất chống oxy cực hóa mạnh và Lambertianic acid có thể kích thích enzym AMPK (Adenosine monophosphate-activated protein), hỗ trợ trung hòa gốc tự do, chống oxy hóa tế bào, kháng viêm, làm giảm tổng hợp acid béo, giảm sự biệt hóa tế bào mỡ. Từ đó, giảm sản xuất mỡ xấu như LDL, triglyceride, bào mòn dần các mảng xơ vữa bám trong lòng mạch, phá hủy cục máu đông, giúp thông huyết mạch, ổn định đường huyết, ổn định huyết áp, bảo vệ thành mạch, bảo vệ tế bào gan và giảm nguy cơ mắc các bệnh chuyển hóa như tiểu đường, gout, mỡ máu cao… từ đó ngăn ngừa nguy cơ đột quỵ, nhồi máu cơ tim,…
Sản phẩm tham khảo: https://edallyhanquoc.vn/tinh-dau-thong-do-edally-han-quoc-new.html
Mọi thông tin chi tiết về sản phẩm cũng như chính sách đại lý xin vui lòng liên hệ edallyhanquoc.vn qua Hotline/Zalo: 0902.158.663 để được tư vấn và hỗ trợ nhanh nhất.
Azizi M, Vongpatanasin W, Fisher NDL, Mahfoud F, Amar L, Kirtane AJ. Diagnosis and Management of Resistant Hypertension: A Review. JAMA. Published online March 23, 2026. doi:10.1001/jama.2026.1221.
 Sau Mổ Tuyến Giáp: Một Cơn Tê Tay Chân Có Thể Không Hề Đơn Giản
Sau Mổ Tuyến Giáp: Một Cơn Tê Tay Chân Có Thể Không Hề Đơn Giản
 Tổng Quan Về Bệnh Đái Tháo Đường
Tổng Quan Về Bệnh Đái Tháo Đường
 Ung Thư Tụy: Nguyên Nhân, Triệu Chứng, Chẩn Đoán Và Điều Trị
Ung Thư Tụy: Nguyên Nhân, Triệu Chứng, Chẩn Đoán Và Điều Trị
 Suy Giáp: Bệnh Dễ Bị Bỏ Sót Nhưng Hoàn Toàn Có Thể Kiểm Soát Tốt
Suy Giáp: Bệnh Dễ Bị Bỏ Sót Nhưng Hoàn Toàn Có Thể Kiểm Soát Tốt
 Chóng Mặt Tư Thế Kịch Phát Lành Tính (BPPV) - Cập Nhật Mới Nhất Từ Jama 2026
Chóng Mặt Tư Thế Kịch Phát Lành Tính (BPPV) - Cập Nhật Mới Nhất Từ Jama 2026
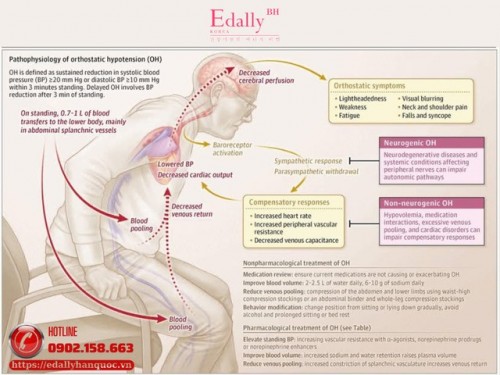 Hạ Huyết Áp Tư Thế - Cập Nhật Mới Nhất Từ Jama 2026
Hạ Huyết Áp Tư Thế - Cập Nhật Mới Nhất Từ Jama 2026
 Huyết Áp Cao Kiểm Soát Kém - Con Đường Ngắn Nhất Dẫn Đến Đột Quỵ
Huyết Áp Cao Kiểm Soát Kém - Con Đường Ngắn Nhất Dẫn Đến Đột Quỵ
 Huyết Áp - Mỡ Máu - Đột Quỵ: Vòng Luẩn Quẩn Nguy Hiểm
Huyết Áp - Mỡ Máu - Đột Quỵ: Vòng Luẩn Quẩn Nguy Hiểm
 Vì Sao Người Bệnh Tiểu Đường Càng Cần Bổ Sung Omega-3 Thường Xuyên?
Vì Sao Người Bệnh Tiểu Đường Càng Cần Bổ Sung Omega-3 Thường Xuyên?
 Hệ thống Theo Dõi Đường Huyết Liên Tục (CGM) - Những Điều Người Bệnh Đái Tháo Đường Cần Biết
Hệ thống Theo Dõi Đường Huyết Liên Tục (CGM) - Những Điều Người Bệnh Đái Tháo Đường Cần Biết
Chia sẻ bài viết:
 Làm Thế Nào Để Hồi Sinh Làn Da Lão Hóa?
Làm Thế Nào Để Hồi Sinh Làn Da Lão Hóa?
 Tại Sao Phải Trẻ Hóa Màng Đáy Trong Điều Trị Nám?
Tại Sao Phải Trẻ Hóa Màng Đáy Trong Điều Trị Nám?
 Lợi Khuẩn Và Vai Trò Đối Với Hàng Rào Bảo Vệ Da
Lợi Khuẩn Và Vai Trò Đối Với Hàng Rào Bảo Vệ Da
 Cường Giáp Nên Kiêng Ăn Gì Và Lưu Ý Gì Về Chế Độ Ăn Để Phục Hồi Sức Khỏe?
Cường Giáp Nên Kiêng Ăn Gì Và Lưu Ý Gì Về Chế Độ Ăn Để Phục Hồi Sức Khỏe?
 Suy Dinh Dưỡng Ở Người Trưởng Thành Khắc Phục Như Thế Nào?
Suy Dinh Dưỡng Ở Người Trưởng Thành Khắc Phục Như Thế Nào?
 Căng Thẳng, Stress Ở Phụ Nữ Mang Thai Và Sau Sinh Nguy Hiểm Như Thế Nào?
Căng Thẳng, Stress Ở Phụ Nữ Mang Thai Và Sau Sinh Nguy Hiểm Như Thế Nào?
.png)
건강미인의 에너지 비법
TRUNG TÂM TINH DẦU THÔNG ĐỎ HÀN QUỐC EDALLY BH
 BT 09 - KĐT Resco, Quận Bắc Từ Liêm, Hà Nội, Việt Nam
BT 09 - KĐT Resco, Quận Bắc Từ Liêm, Hà Nội, Việt Nam
.png) Phố Tăng, Đông Hưng, Thái Bình, Việt Nam
Phố Tăng, Đông Hưng, Thái Bình, Việt Nam
 0902.158.663 / 0908.062.668
0902.158.663 / 0908.062.668
.png) edallyhq@gmail.com
edallyhq@gmail.com