Khác với các rối loạn chuyển hóa cục bộ, SMD mang tính hệ thống (systemic) nghĩa là tình trạng bệnh lý không chỉ giới hạn ở một cơ quan mà có thể lan tỏa, tạo nên chuỗi phản ứng viêm, stress oxy hóa, rối loạn nội tiết, và biến chứng đa cơ quan.

Theo thống kê của WHO (2023), hơn 25% dân số trưởng thành toàn cầu có ít nhất một dạng SMD, và tỷ lệ này đang tăng nhanh ở các quốc gia đang phát triển, đặc biệt ở nhóm người trẻ do lối sống ít vận động và chế độ ăn nhiều năng lượng.
Rối loạn chuyển hóa toàn thân (Systemic Metabolic Disorders - SMD): Tập hợp các bất thường chuyển hóa ảnh hưởng nhiều cơ quan (tim, gan, thận…) làm tăng nguy cơ tử vong tim mạch và không tim mạch.
Nguyên nhân phổ biến nhất: Dư thừa năng lượng kéo dài => béo phì, đặc biệt béo bụng => tích mỡ nội tạng (gan, cơ, tim, tụy…) => độc tính mỡ, viêm xơ hóa và rối loạn chức năng cơ quan.
Có thể bắt đầu từ yếu tố nguyên phát ở cơ (kháng insulin), gan (rối loạn chuyển hóa lipid), hoặc do tính dễ tổn thương di truyền/epigenetic của cơ quan.
Yếu tố nguy cơ: gen (di truyền 40 - 70%), chế độ ăn, ít vận động, rối loạn nhịp sinh học; khác biệt theo chủng tộc (ví dụ: người châu Á dễ biến chứng ở BMI thấp hơn).
Biểu hiện hệ thống của Rối loạn chuyển hóa toàn thân (SMD) là các thành phần chính (xuất hiện sớm và tiến triển dần thành suy đa cơ quan):
Kháng insulin ở gan, cơ, mô mỡ; tiền đái tháo đường là giai đoạn trung gian.
Liên quan nhiều bệnh: rối loạn nội mô, tăng huyết áp, bệnh thận mạn (CKD), gan nhiễm mỡ liên quan rối chuyển hóa (MASLD), rối loạn chức năng tâm trương, xơ vữa động mạch vành.
Tích mỡ >5% tế bào gan => viêm, xơ gan, ung thư gan.
Hai kiểu bệnh: dạng hệ thống (nguy cơ tim - thận cao) và dạng gan đơn thuần (ít nguy cơ tim mạch).
Thành phần lipid trong gan (acid béo no, ceramide, DAG…) quyết định tiến triển.
Liên quan đến kháng insulin, hoạt hóa hệ giao cảm, RAAS, giữ muối, mỡ quanh thận.
Tăng VLDL, TRL remnant, LDL nhỏ-đậm, giảm HDL-Cholesterol.
Yếu tố điều hòa: apoCIII, ANGPTL3/4/8.
TRL remnant và apoB cao liên quan nguy cơ xơ vữa mạnh hơn LDL-Cholesterol.
Do mô mỡ, gan, ruột; liên quan IL-1β, IL-6, NLRP3 inflammasome.
Viêm là mục tiêu điều trị (ví dụ: CANTOS).
HFrEF/HFmrEF từ xơ vữa động mạch vành; HFpEF liên quan trực tiếp đến béo phì (>80% HFpEF có thừa cân/béo phì).
Do tổn thương cầu thận (tăng lọc, xơ hóa cục bộ), viêm, rối loạn adipokine.
Suy thận mạn (CKD) vừa là hậu quả vừa là yếu tố thúc đẩy bệnh tim mạch.
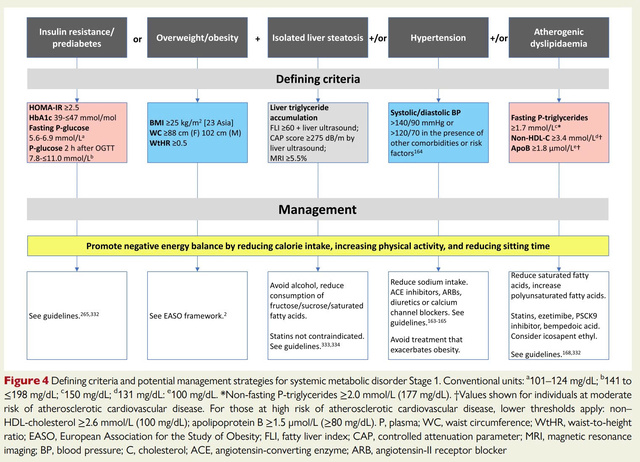
Hệ thống phân giai đoạn Rối loạn chuyển hóa toàn thân (Systemic Metabolic Disorders - SMD) do Hội Xơ vữa Châu Âu (EAS) đề xuất trong Bản đồng thuận đăng trên European Heart Journal ngày 07/05/2025. Hệ thống này dựa trên sinh bệnh học và tiến triển tổn thương cơ quan, nhằm chuẩn hóa chẩn đoán - điều trị từ sớm, thay vì chỉ xử lý từng yếu tố nguy cơ rời rạc.
Kháng insulin/tiền Đái tháo đường hoặc thừa cân + ≥1: gan nhiễm mỡ đơn thuần, tăng huyết áp, rối loạn lipid sinh xơ vữa.
Chưa tổn thương cơ quan, có thể đảo ngược.
Đái tháo đường type 2, rối loạn chức năng tâm trương không triệu chứng, MASH/xơ hóa gan, albumin niệu/CKD độ 1 - 2, xơ vữa dưới lâm sàng.
Tổn thương cơ quan sớm, viêm tăng, cơ chế bù trừ bắt đầu suy.
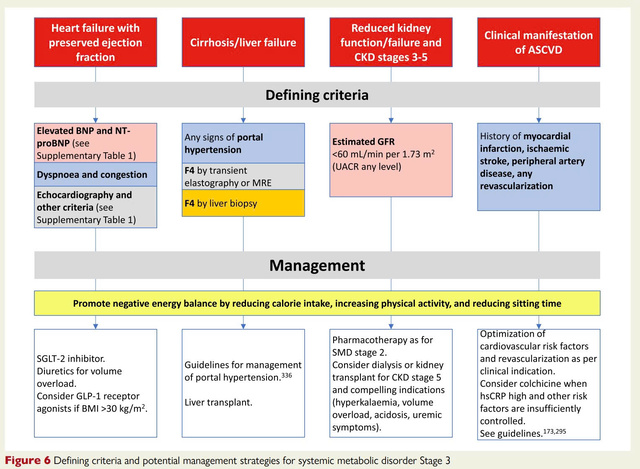
Suy tim HFpEF, xơ gan/suy gan, CKD độ 3 - 5, bệnh tim thiếu máu cục bộ/ASCVD có triệu chứng.
Tổn thương đa cơ quan tiến triển.
Giai đoạn 1: 58% (thừa cân 96%, rối loạn lipid 91%, gan nhiễm mỡ 52%, THA 48%).
Giai đoạn 2: 19% (xơ vữa dưới lâm sàng 59%, CKD 42%, MASH 30%, rối loạn chức năng tâm trương 29%, Đái tháo đường 18%).
Nguy cơ tử vong: giai đoạn 1 tăng 6%, giai đoạn 2 tăng 49% so với người khỏe mạnh.

Kháng insulin: HOMA-IR ≥2.5, chỉ số TG/HDL-C, chỉ số TyG; OGTT.
Béo phì/thừa cân: BMI (ngưỡng theo chủng tộc), vòng eo, WHtR.
Gan nhiễm mỡ: FLI, siêu âm, CAP, MRI, FNI, FibroScan, sinh thiết khi cần.
Tăng huyết áp: theo ESC 2024 (≥140/90 mmHg; mới thêm “huyết áp cao” 120 - 139/70 - 89 mmHg).
Rối loạn lipid: ApoB, non-HDL-C, TG; đánh giá xơ vữa dưới lâm sàng (SCORE2, CAC, siêu âm mạch).
Suy tim HFpEF: lâm sàng, siêu âm, BNP/NT-proBNP, test gắng sức, đo huyết động.
Bệnh thận mạn: eGFR, UACR theo khuyến cáo KDIGO.
Nguyên tắc chung: Ngăn tiến triển, giảm tổn thương cơ quan, tiếp cận cá thể hóa.
Thay đổi lối sống là nền tảng ở mọi giai đoạn: Chế độ ăn lành mạnh (nhiều rau, ngũ cốc nguyên hạt, protein nạc, dầu thực vật, ít đường, muối, thực phẩm siêu chế biến).
Hoạt động thể lực, giảm cân.
Điều trị thuốc: theo từng thành phần bệnh (statin, thuốc hạ TG, thuốc hạ đường máu, thuốc hạ huyết áp, thuốc chống viêm).
Phẫu thuật chuyển hóa: khi béo phì nặng không đáp ứng điều trị nội khoa.
Điều trị mới nổi: can thiệp gen, nhắm đích vào apoCIII, ANGPTL3/4/8, chống viêm chọn lọc.
Các sản phẩm hỗ trợ điều trị hiệu quả Rối loạn chuyển hóa toàn thân (SMD): Omega-3, Hồng sâm, Hắc sâm, Đông trùng hạ thảo và đặc biệt là Tinh dầu thông đỏ…
Tham khảo thêm các sản phẩm tại: https://edallyhanquoc.vn/thuc-pham-bao-ve-suc-khoe-edally-bh-han-quoc.html
Mọi thông tin chi tiết về sản phẩm cũng như chính sách đại lý xin vui lòng liên hệ edallyhanquoc.vn qua Hotline/Zalo: 0902.158.663 để được tư vấn và hỗ trợ nhanh nhất.
Nguồn: BS. Phan Thái Hảo - Trưởng văn phòng khoa Y - Giảng viên Bộ môn Nội tổng quát tại Đại học Y khoa Phạm Ngọc Thạch
 Bệnh Gout Có Khỏi Không Hay Phải Dùng Thuốc Cả Đời?
Bệnh Gout Có Khỏi Không Hay Phải Dùng Thuốc Cả Đời?
 Mới Được Chẩn Đoán Đái Tháo Đường - HbA1C Là 7,0% Thì Chưa Cần Dùng Thuốc Ngay Có Được Không?
Mới Được Chẩn Đoán Đái Tháo Đường - HbA1C Là 7,0% Thì Chưa Cần Dùng Thuốc Ngay Có Được Không?
 Lipoprotein(a) - Yếu Tố Di Truyền Tăng Nguy Cơ Nhồi Máu Cơ Tim
Lipoprotein(a) - Yếu Tố Di Truyền Tăng Nguy Cơ Nhồi Máu Cơ Tim
 Bệnh Thận Đái Tháo Đường Không Protein Niệu - Lành Hay Dữ Hơn?
Bệnh Thận Đái Tháo Đường Không Protein Niệu - Lành Hay Dữ Hơn?
 Tiếp Cận Và Khuyến Nghị Điều Trị Statin Phòng Ngừa Tim Mạch
Tiếp Cận Và Khuyến Nghị Điều Trị Statin Phòng Ngừa Tim Mạch
 Điều Trị Hạ LDL-C Ở Bệnh Nhân Đã Có Bệnh Tim Mạch (ASCVD) Theo AHA/ACC
Điều Trị Hạ LDL-C Ở Bệnh Nhân Đã Có Bệnh Tim Mạch (ASCVD) Theo AHA/ACC
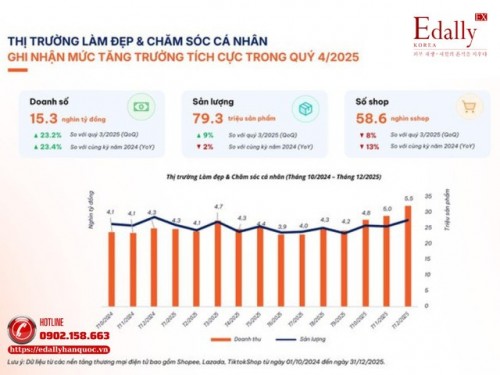 Cập Nhật Thị Trường Mỹ Phẩm Việt Nam: Xu Hướng Và Cơ Hội
Cập Nhật Thị Trường Mỹ Phẩm Việt Nam: Xu Hướng Và Cơ Hội
 Các Tác Nhân Âm Thầm Chi Phối Khiến Da Lão Hóa Và Xỉn Màu Trong Thời Đại Công Nghệ Số
Các Tác Nhân Âm Thầm Chi Phối Khiến Da Lão Hóa Và Xỉn Màu Trong Thời Đại Công Nghệ Số
 Colloidal Sulfur: Hoạt Chất Cổ Điển Trong Điều Trị Da Liễu Hiện Đại
Colloidal Sulfur: Hoạt Chất Cổ Điển Trong Điều Trị Da Liễu Hiện Đại
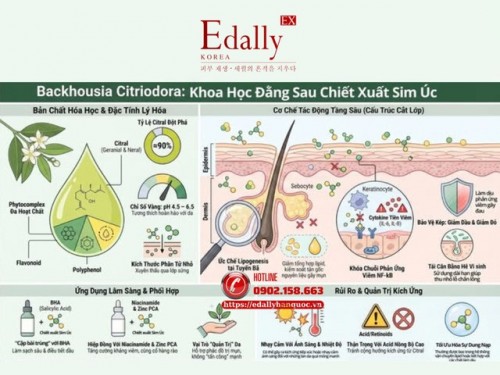 Backhousia Citriodora Leaf Extract: Ứng Dụng Trong Mỹ Phẩm Và Da Liễu
Backhousia Citriodora Leaf Extract: Ứng Dụng Trong Mỹ Phẩm Và Da Liễu
Chia sẻ bài viết:
 Làm Thế Nào Để Hồi Sinh Làn Da Lão Hóa?
Làm Thế Nào Để Hồi Sinh Làn Da Lão Hóa?
 Tại Sao Phải Trẻ Hóa Màng Đáy Trong Điều Trị Nám?
Tại Sao Phải Trẻ Hóa Màng Đáy Trong Điều Trị Nám?
 Lợi Khuẩn Và Vai Trò Đối Với Hàng Rào Bảo Vệ Da
Lợi Khuẩn Và Vai Trò Đối Với Hàng Rào Bảo Vệ Da
 Cường Giáp Nên Kiêng Ăn Gì Và Lưu Ý Gì Về Chế Độ Ăn Để Phục Hồi Sức Khỏe?
Cường Giáp Nên Kiêng Ăn Gì Và Lưu Ý Gì Về Chế Độ Ăn Để Phục Hồi Sức Khỏe?
 Suy Dinh Dưỡng Ở Người Trưởng Thành Khắc Phục Như Thế Nào?
Suy Dinh Dưỡng Ở Người Trưởng Thành Khắc Phục Như Thế Nào?
 Căng Thẳng, Stress Ở Phụ Nữ Mang Thai Và Sau Sinh Nguy Hiểm Như Thế Nào?
Căng Thẳng, Stress Ở Phụ Nữ Mang Thai Và Sau Sinh Nguy Hiểm Như Thế Nào?
.png)
건강미인의 에너지 비법
TRUNG TÂM TINH DẦU THÔNG ĐỎ HÀN QUỐC EDALLY BH
 BT 09 - KĐT Resco, Quận Bắc Từ Liêm, Hà Nội, Việt Nam
BT 09 - KĐT Resco, Quận Bắc Từ Liêm, Hà Nội, Việt Nam
.png) Phố Tăng, Đông Hưng, Thái Bình, Việt Nam
Phố Tăng, Đông Hưng, Thái Bình, Việt Nam
 0902.158.663 / 0908.062.668
0902.158.663 / 0908.062.668
.png) edallyhq@gmail.com
edallyhq@gmail.com