Tại Hội nghị đái tháo đường châu Âu năm 2025 tại Áo vào tuần trước, Bản dự thảo Hướng dẫn mới về điều trị đái tháo đường type 1 đã được công bố để xin ý kiến. Bản dự thảo này “Phản ánh những tiến bộ nhanh chóng trong lĩnh vực này, tất cả các phần đã được cập nhật để bổ sung các liệu pháp mới, can thiệp trì hoãn khởi phát bệnh, và tích hợp các công nghệ mới”.

Có ba phần mới được bổ sung trong “Dự thảo Hướng dẫn điều trị đái tháo đường type 1 của EASD/ADA năm 2026” là tầm soát biến chứng vi mạch, quản lý nguy cơ tim mạch, và quản lý béo phì. Một số phần khác đã được gộp lại và bổ sung các điểm then chốt.
Phần chẩn đoán đái tháo đường type 1 là thách thức lớn nhất vì sự khác biệt với đái tháo đường type 2 hoặc đái tháo đường đơn gen thường không rõ ràng ở người lớn.
Thuật toán chẩn đoán mới đề xuất cân nhắc đái tháo đường type 1 ở người < 35 tuổi, có BMI < 25 hoặc sụt cân không chủ ý, nhiễm toan ceton đái tháo đường (DKA) hoặc glucose máu > 20 mmol/L (360 mg/dL), tiến triển nhanh đến điều trị insulin, hoặc đơn giản là chưa chắc chắn về loại đái tháo đường. Nếu có bất kỳ yếu tố nào trên đây, thì khuyến cáo làm xét nghiệm ít nhất một tự kháng thể (kháng GAD), sau đó là kháng nguyên đảo tụy 2 (IA-2) và ZnT8 nếu cần và có sẵn.
Với người có tự kháng thể âm tính hoặc (+) yếu, nên định lượng C-peptid. Nếu < 200 pmol/L (0,6 ng/mL) thì chẩn đoán đái tháo đường type 1. Tuy nhiên, mức cao hơn không loại trừ đái tháo đường type 1.
Xét nghiệm di truyền cho đái tháo đường thể đơn gen nên được cân nhắc ở người < 35 tuổi có C-peptid > 200 pmol/L; trong khi những người có C-peptid > 600 pmol/L và biểu hiện lâm sàng điển hình của đái tháo đường type 2 thì nên chẩn đoán đái tháo đường type 2, trừ khi tiến triển nhanh đến insulin, khi đó cần xét nghiệm lại C-peptid và xem xét đái tháo đường type 1.
Nếu vẫn chưa rõ, có thể thử điều trị không insulin ban đầu, với theo dõi sát và đo lại C-peptid sau.
Những người đạt mục tiêu đường huyết và cảm thấy ổn định có thể chỉ cần can thiệp tối thiểu. Ngược lại, nhiều người gặp khó vì dao động đường huyết, mong muốn đổi điều trị, stress do bệnh, trầm cảm, rối loạn ăn uống hoặc các vấn đề tâm lý khác.
Bản hướng dẫn cung cấp chi tiết về điều chỉnh insulin, sử dụng công nghệ, chế độ ăn, tập luyện, và giới thiệu chuyên gia sức khỏe tâm thần. Giáo dục và hỗ trợ tự quản lý đái tháo đường được khuyến nghị cho tất cả người bệnh đái tháo đường type 1.
Phần dinh dưỡng nhấn mạnh cá thể hóa dựa trên sở thích, nhu cầu và tác động của thành phần bữa ăn đến đường huyết. Có thể chấp nhận chế độ ít hoặc rất ít carb nếu nằm trong mô hình ăn uống lành mạnh. Công nghệ như ứng dụng điện thoại, máy tính bolus, và trí tuệ nhân tạo để đánh giá khẩu phần cũng được đề cập.
Khuyến khích hoạt động thể chất nếu không chống chỉ định, với hướng dẫn về ảnh hưởng của các loại hình tập khác nhau đến glucose và cách dùng công nghệ để tối ưu hóa kiểm soát đường huyết khi tập.
Ngoài ra, báo cáo cũng đề cập giấc ngủ, rượu và chất kích thích, cai thuốc lá, chuẩn bị đi lại, lái xe, hỗ trợ nghề nghiệp. Phần chăm sóc tâm lý khuyến nghị tầm soát sức khỏe tâm thần và yếu tố xã hội bằng bộ câu hỏi chuẩn hóa, và có sự tham gia của chuyên gia tâm lý trong nhóm điều trị.
Tất cả các người bệnh đái tháo đường type 1 cần có thông tin thời gian thực về đường huyết, xu hướng đường huyết, với cảnh báo, nghĩa là tất cả người bệnh ĐTĐ típ 1 nên có CGM. Tuy nhiên, vẫn cần thử đường huyết mao mạch khi CGM không có hoặc không hoạt động.
Hệ thống bơm insulin tự động (AID: CGM + bơm + thuật toán) được coi là tối ưu vì cải thiện kiểm soát glucose, giảm nguy cơ hạ đường huyết, và nâng cao chất lượng sống. Nếu tiêm, nên dùng nhiều mũi insulin nền + bolus trước ăn bằng insulin analog. Insulin hít có thể dùng cho bolus bữa ăn.

Chưa đủ bằng chứng để khuyến nghị thường quy các thuốc bổ trợ kiểm soát glucose ở đái tháo đường type 1, mặc dù rất nhiều bệnh nhân đang sử dụng. Nguy cơ và lợi ích cần được thảo luận cá thể hóa.
Dự thảo còn đề cập các liệu pháp miễn dịch điều biến bệnh và ghép tế bào đảo tụy, nay được gộp chung do nhu cầu ghép giảm nhờ công nghệ cải tiến.
Khuyến cáo tầm soát bệnh võng mạc, thần kinh, thận không thay đổi so với đái tháo đường type 2 nhưng lần này được thêm vào do nhu cầu của giới chuyên môn. Một số tần suất tầm soát đã được nới lỏng.
Quản lý nguy cơ tim mạch giữ nguyên: Huyết áp < 120/80 mmHg, statin cho người ≥ 40 tuổi hoặc 20-39 tuổi có nguy cơ cao.
Có bàn luận về GLP-1 RA và SGLT2i trong quản lý nguy cơ tim mạch (tách biệt với kiểm soát glucose).
Thừa cân, béo phì thường gặp ở đái tháo đường type 1 như quần thể chung, do ăn bù hạ đường huyết và tăng insulin. Điều trị vẫn gồm can thiệp hành vi, thuốc (GLP-1 RA), và phẫu thuật khi cần.
Người cao tuổi: ưu tiên an toàn, đặc biệt tránh hạ đường huyết; mục tiêu phụ thuộc sự tỉnh táo của bệnh nhân, khả năng hỗ trợ, tiền sử hạ đường huyết, kỳ vọng sống. Không loại trừ công nghệ chỉ vì tuổi. Nếu phác đồ insulin phức tạp, nên đơn giản hóa, giảm số mũi tiêm.
Thai kỳ chỉ được đề cập ngắn vì có hướng dẫn riêng, nhưng có thảo luận về mục tiêu glucose trước mang thai, chuyển tuyến, và ứng dụng công nghệ trước, trong, sau thai kỳ.
Bệnh nhân nội viện: cần tránh hạ đường huyết và DKA, ưu tiên cho phép người bệnh tiếp tục dùng CGM, insulin Pump nếu có thể.
GS Thomas Danne cho rằng cần khuyến nghị mạnh hơn về thuốc bổ trợ, đặc biệt SGLT-2i ở bệnh nhân đái tháo đường type 1 người lớn: “SGLT2 có thể cải thiện kiểm soát chuyển hóa và giảm nguy cơ tim mạch. Người bệnh đái tháo đường type 1 có nguy cơ tim mạch cao nhất.”
Ông cũng lưu ý báo cáo chưa nhấn mạnh đủ hệ thống chăm sóc tổng thể cho đái tháo đường type 1, đặc biệt khi mới chỉ 30% người Mỹ đái tháo đường type 1 dùng công nghệ và tỷ lệ AID còn rất thấp.
Ban soạn thảo đặc biệt mong phản hồi về thuật toán chẩn đoán đái tháo đường type 1 ở người lớn, các phần mới về béo phì, quản lý nguy cơ tim mạch, và tầm soát biến chứng vi mạch. “Chúng tôi muốn mọi người nói chính xác chỗ nào đúng, chỗ nào sai. Bạn có thể nói chúng tôi làm tốt… nhưng tôi nghi ngờ phần lớn phản hồi sẽ không phải như vậy.”
Giáo sư Anne Peters và Giáo sư Richard Holt, đồng chủ tịch ban soạn thảo đã trình bày tổng quan về bản dự thảo này tại Hội nghị thường niên EASD 2025. Tài liệu đã được đăng trực tuyến và mở để góp ý cho đến 23:59 giờ ngày 16/ 10/ 2025.
Lưu ý: Người bệnh đái tháo đường type 1 cũng được khuyến cáo nên tăng cường hoạt động thể chất, lựa chọn các bài tập phù hợp và tập luyện tối thiểu 30 phút mỗi ngày và tối thiểu 5 ngày mỗi tuần nhằm kiểm soát đường huyết tốt hơn cũng như có vai trò trong dự phòng các biến chứng của đái tháo đường. Tinh dầu thông đỏ đã được chứng minh bởi các công trình nghiên cứu của Đại học Seoul chi nhánh Budang, Viện Lâm nghiệp Hàn Quốc, Đại học Havard… với khả năng ổn định đường huyết, làm sạch mạch máu, tăng cường sức đề kháng từ đó ngăn ngừa biến chứng bệnh tiểu đường.
Link sản phẩm: https://edallyhanquoc.vn/tinh-dau-thong-do-edally-han-quoc-new.html
Mọi thông tin chi tiết về sản phẩm cũng như chính sách đại lý xin vui lòng liên hệ edallyhanquoc.vn qua Hotline/Zalo: 0902.158.663 để được tư vấn và hỗ trợ nhanh nhất.
Nguồn: BS Nguyễn Quang Bảy - Khoa Nội tiết - Đái tháo đường, Bệnh viện Bạch Mai
 Bệnh Gout Có Khỏi Không Hay Phải Dùng Thuốc Cả Đời?
Bệnh Gout Có Khỏi Không Hay Phải Dùng Thuốc Cả Đời?
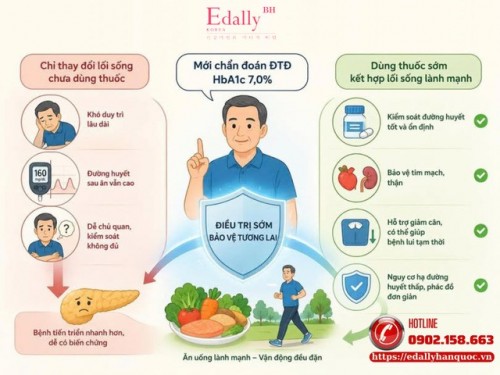 Mới Được Chẩn Đoán Đái Tháo Đường - HbA1C Là 7,0% Thì Chưa Cần Dùng Thuốc Ngay Có Được Không?
Mới Được Chẩn Đoán Đái Tháo Đường - HbA1C Là 7,0% Thì Chưa Cần Dùng Thuốc Ngay Có Được Không?
 Lipoprotein(a) - Yếu Tố Di Truyền Tăng Nguy Cơ Nhồi Máu Cơ Tim
Lipoprotein(a) - Yếu Tố Di Truyền Tăng Nguy Cơ Nhồi Máu Cơ Tim
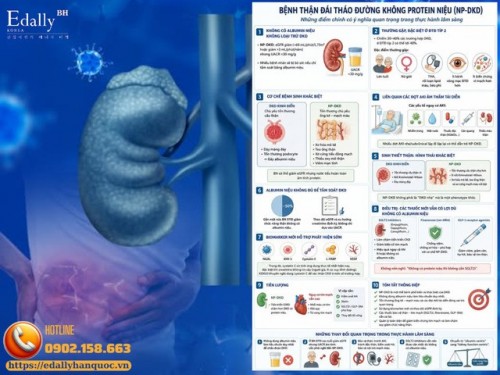 Bệnh Thận Đái Tháo Đường Không Protein Niệu - Lành Hay Dữ Hơn?
Bệnh Thận Đái Tháo Đường Không Protein Niệu - Lành Hay Dữ Hơn?
 Tiếp Cận Và Khuyến Nghị Điều Trị Statin Phòng Ngừa Tim Mạch
Tiếp Cận Và Khuyến Nghị Điều Trị Statin Phòng Ngừa Tim Mạch
 Điều Trị Hạ LDL-C Ở Bệnh Nhân Đã Có Bệnh Tim Mạch (ASCVD) Theo AHA/ACC
Điều Trị Hạ LDL-C Ở Bệnh Nhân Đã Có Bệnh Tim Mạch (ASCVD) Theo AHA/ACC
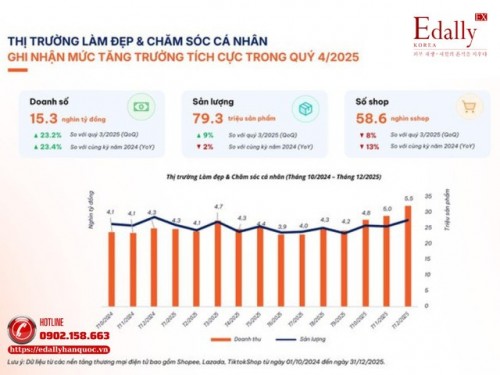 Cập Nhật Thị Trường Mỹ Phẩm Việt Nam: Xu Hướng Và Cơ Hội
Cập Nhật Thị Trường Mỹ Phẩm Việt Nam: Xu Hướng Và Cơ Hội
 Các Tác Nhân Âm Thầm Chi Phối Khiến Da Lão Hóa Và Xỉn Màu Trong Thời Đại Công Nghệ Số
Các Tác Nhân Âm Thầm Chi Phối Khiến Da Lão Hóa Và Xỉn Màu Trong Thời Đại Công Nghệ Số
 Colloidal Sulfur: Hoạt Chất Cổ Điển Trong Điều Trị Da Liễu Hiện Đại
Colloidal Sulfur: Hoạt Chất Cổ Điển Trong Điều Trị Da Liễu Hiện Đại
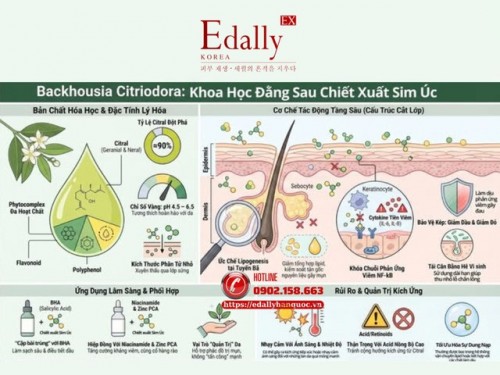 Backhousia Citriodora Leaf Extract: Ứng Dụng Trong Mỹ Phẩm Và Da Liễu
Backhousia Citriodora Leaf Extract: Ứng Dụng Trong Mỹ Phẩm Và Da Liễu
Chia sẻ bài viết:
 Làm Thế Nào Để Hồi Sinh Làn Da Lão Hóa?
Làm Thế Nào Để Hồi Sinh Làn Da Lão Hóa?
 Tại Sao Phải Trẻ Hóa Màng Đáy Trong Điều Trị Nám?
Tại Sao Phải Trẻ Hóa Màng Đáy Trong Điều Trị Nám?
 Lợi Khuẩn Và Vai Trò Đối Với Hàng Rào Bảo Vệ Da
Lợi Khuẩn Và Vai Trò Đối Với Hàng Rào Bảo Vệ Da
 Cường Giáp Nên Kiêng Ăn Gì Và Lưu Ý Gì Về Chế Độ Ăn Để Phục Hồi Sức Khỏe?
Cường Giáp Nên Kiêng Ăn Gì Và Lưu Ý Gì Về Chế Độ Ăn Để Phục Hồi Sức Khỏe?
 Suy Dinh Dưỡng Ở Người Trưởng Thành Khắc Phục Như Thế Nào?
Suy Dinh Dưỡng Ở Người Trưởng Thành Khắc Phục Như Thế Nào?
 Căng Thẳng, Stress Ở Phụ Nữ Mang Thai Và Sau Sinh Nguy Hiểm Như Thế Nào?
Căng Thẳng, Stress Ở Phụ Nữ Mang Thai Và Sau Sinh Nguy Hiểm Như Thế Nào?
.png)
건강미인의 에너지 비법
TRUNG TÂM TINH DẦU THÔNG ĐỎ HÀN QUỐC EDALLY BH
 BT 09 - KĐT Resco, Quận Bắc Từ Liêm, Hà Nội, Việt Nam
BT 09 - KĐT Resco, Quận Bắc Từ Liêm, Hà Nội, Việt Nam
.png) Phố Tăng, Đông Hưng, Thái Bình, Việt Nam
Phố Tăng, Đông Hưng, Thái Bình, Việt Nam
 0902.158.663 / 0908.062.668
0902.158.663 / 0908.062.668
.png) edallyhq@gmail.com
edallyhq@gmail.com